Kurzajki, znane również jako brodawki, to powszechna dolegliwość dermatologiczna, która może pojawić się na różnych częściach ciała, wywołując dyskomfort i wstyd. Ich pojawienie się często jest zagadką dla osób, które ich doświadczają, rodząc pytania o pochodzenie i sposoby leczenia. Zrozumienie mechanizmu powstawania tych zmian skórnych jest kluczowe do skutecznego zapobiegania i pozbycia się ich. W tym artykule przyjrzymy się dogłębnie, od czego się robią kurzajki, jakie czynniki sprzyjają ich rozwojowi oraz jakie metody terapeutyczne są dostępne, aby przywrócić skórze zdrowy wygląd.
Wiele osób zastanawia się, czy kurzajki są zaraźliwe i jak można je złapać. Odpowiedź tkwi w wirusowym charakterze tych zmian. Wywołują je specyficzne typy wirusa brodawczaka ludzkiego (HPV – Human Papillomavirus). Choć nazwa może brzmieć groźnie, należy pamiętać, że wirus HPV jest bardzo rozpowszechniony i istnieje ponad 100 jego typów. Tylko niektóre z nich odpowiadają za powstawanie kurzajek, a większość infekcji HPV przebiega bezobjawowo lub prowadzi do łagodnych zmian skórnych. Kluczowe jest zrozumienie dróg przenoszenia wirusa oraz czynników, które mogą zwiększać podatność na infekcję.
Należy podkreślić, że kurzajki nie pojawiają się z dnia na dzień bez przyczyny. Są one wynikiem kontaktu skóry z wirusem HPV, który następnie namnaża się w komórkach naskórka, prowadząc do ich nadmiernego rozrostu. Proces ten nie jest natychmiastowy; może minąć od kilku tygodni do nawet kilku miesięcy od momentu zakażenia, zanim widoczna stanie się pierwsza kurzajka. To właśnie ta latencja sprawia, że często trudno jest zidentyfikować dokładne źródło infekcji, co dodatkowo potęguje zagadkę „skąd się biorą kurzajki?”.
Zrozumienie roli wirusa brodawczaka ludzkiego w powstawaniu kurzajek
Centralnym elementem w odpowiedzi na pytanie „Od czego się robią kurzajki?” jest wirus brodawczaka ludzkiego (HPV). Jest to grupa wirusów, które atakują komórki nabłonka, w tym skóry i błon śluzowych. Istnieje ogromna liczba typów wirusa HPV, a ich specyficzność sprawia, że niektóre z nich preferują określone obszary ciała, a inne wywołują różne rodzaje brodawek. Na przykład, typy HPV 1 i 2 są najczęściej odpowiedzialne za powstawanie brodawek zwykłych, które często pojawiają się na dłoniach i stopach. Typy HPV 3 i 10 mogą prowadzić do brodawek płaskich, zazwyczaj występujących na twarzy i grzbietach dłoni. Z kolei typy HPV 4, 6, 11, 40, 41, 42, 43, 44, 51, 52, 57 mogą powodować brodawki stóp i dłoni, a także brodawki płciowe (kłykciny kończyste), choć te ostatnie są osobną kategorią problemów zdrowotnych i często wymagają odmiennego podejścia terapeutycznego.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych prysznicach, basenach, siłowniach, czy wspólne ręczniki. Wirus potrzebuje mikrourazów lub zadrapań na skórze, aby móc wniknąć do organizmu i zainfekować komórki. Dlatego też osoby, które często mają drobne skaleczenia, otarcia, suchą skórę lub cierpią na schorzenia takie jak egzema, są bardziej narażone na zakażenie HPV i rozwój kurzajek. Układ odpornościowy zdrowego człowieka zazwyczaj jest w stanie zwalczyć wirusa, jednak u osób z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, czy zmagających się z chorobami przewlekłymi, wirus może przetrwać i doprowadzić do rozwoju brodawek.
Istotne jest również zrozumienie, że wirus HPV może być obecny w organizmie przez długi czas, nie dając żadnych objawów. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być bardzo zmienny. Czasami wirus jest eliminowany przez organizm samoistnie, bez konieczności leczenia, szczególnie u dzieci i młodzieży, których układ odpornościowy jest bardziej aktywny. Jednak w niektórych przypadkach, wirus może pozostawać uśpiony i reaktywować się pod wpływem czynników osłabiających odporność, co prowadzi do pojawienia się nowych kurzajek lub nawrotów choroby. Ta zmienność reakcji organizmu na infekcję HPV jest jednym z powodów, dla których trudno jednoznacznie odpowiedzieć, od czego się robią kurzajki w każdym indywidualnym przypadku.
Czynniki sprzyjające rozwojowi kurzajek w życiu codziennym
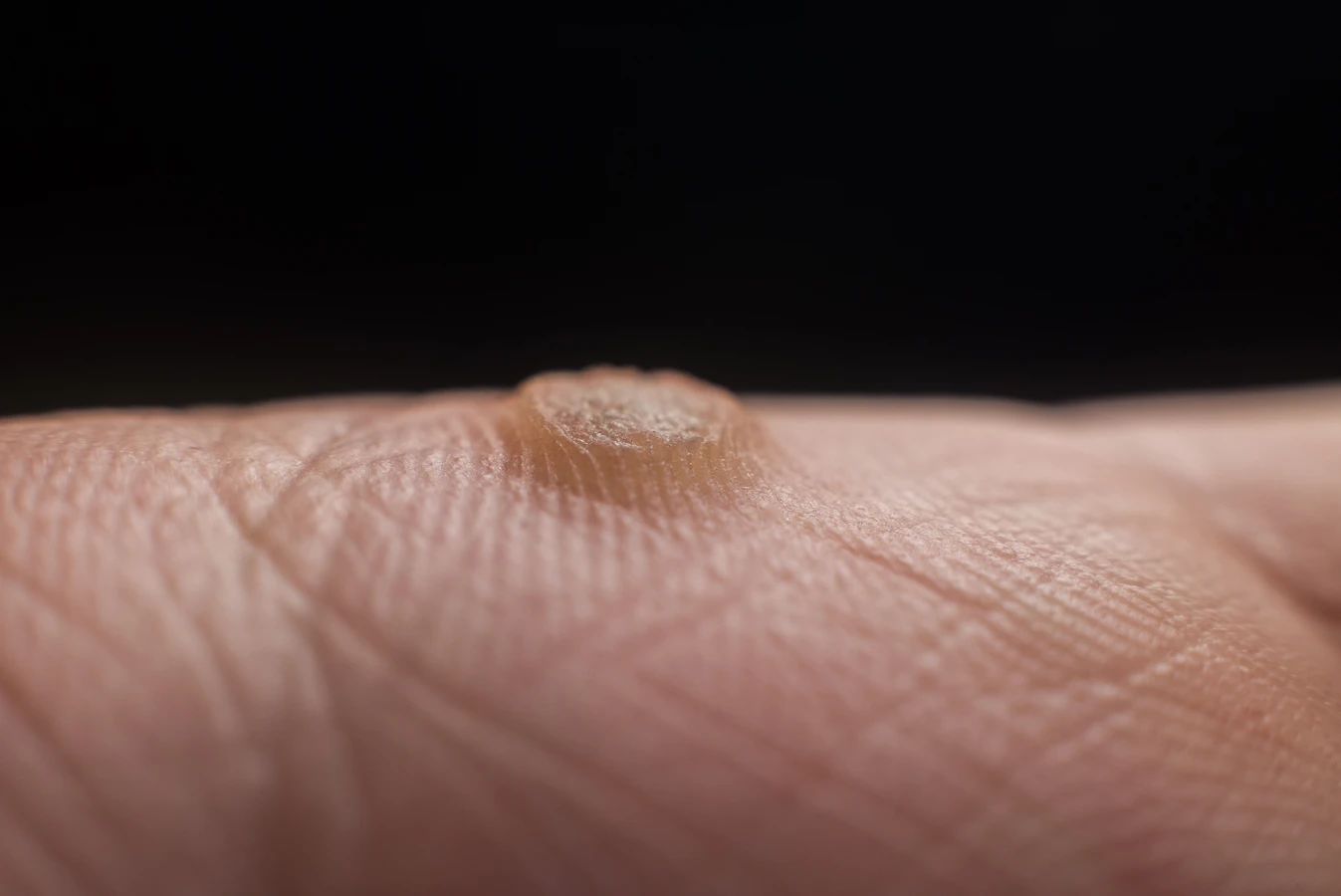
Uszkodzenia skóry, nawet te drobne, stanowią otwartą bramę dla wirusa HPV. Zadrapania, skaleczenia, ukąszenia owadów, suchość skóry, pęknięcia naskórka to wszystko miejsca, przez które wirus może łatwiej wniknąć do organizmu. Osoby, które mają tendencję do obgryzania paznokci, skórek wokół paznokci, czy skubania skóry, narażają się na rozprzestrzenianie wirusa na inne części ciała, a także na kontakt z wirusem znajdującym się na rękach. Podobnie, używanie wspólnych narzędzi do manicure i pedicure bez odpowiedniej dezynfekcji może stanowić drogę przeniesienia wirusa. Dzieci, ze względu na swoją naturalną skłonność do eksploracji, częste zabawy na podłodze i kontakt z różnymi powierzchniami, są szczególnie podatne na infekcje HPV.
Osłabienie układu odpornościowego jest kolejnym istotnym czynnikiem, który ułatwia wirusowi HPV rozwój i namnażanie. Może być spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobór snu, niewłaściwa dieta, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie niektórych leków (np. immunosupresyjnych po przeszczepach narządów), czy infekcje wirusowe. W takich sytuacjach organizm ma mniejszą zdolność do zwalczania wirusa, co zwiększa prawdopodobieństwo pojawienia się brodawek lub ich nawrotów. Ważne jest, aby dbać o ogólną kondycję organizmu i wzmacniać jego naturalne mechanizmy obronne, co stanowi najlepszą profilaktykę przeciwko infekcjom wirusowym, w tym tym wywołującym kurzajki.
Gdzie i w jakich sytuacjach najczęściej można się zarazić kurzajkami
Miejsca publiczne o podwyższonej wilgotności i temperaturze stanowią idealne środowisko dla przetrwania wirusa HPV, który wywołuje kurzajki. Do najczęstszych lokalizacji, w których można się zarazić, należą:
- Baseny i aquaparki: Wilgotne otoczenie, kontakt stóp z zakażonymi podłogami wokół niecek, a także wspólne prysznice i szatnie sprzyjają przenoszeniu wirusa.
- Sauny i łaźnie: Wysoka temperatura i wilgotność sprzyjają namnażaniu się wirusów, a kontakt skóry z powierzchniami (ławki, podłogi) może prowadzić do infekcji.
- Siłownie i sale do ćwiczeń: Dotykanie wspólnych sprzętów, podłóg, a także korzystanie ze wspólnych pryszniców i szatni stwarza ryzyko zakażenia.
- Publiczne toalety i przebieralnie: Podłogi w tych miejscach mogą być zanieczyszczone wirusem HPV, szczególnie jeśli osoby z brodawkami na stopach korzystają z nich bez obuwia ochronnego.
- Hotele i pensjonaty: Wspólne łazienki, szatnie, a także dywany i wykładziny mogą być źródłem wirusa, jeśli nie są odpowiednio dezynfekowane.
Poza miejscami publicznymi, ryzyko zakażenia istnieje również w bliższych kontaktach. Bezpośredni kontakt skóra do skóry z osobą zakażoną, nawet jeśli nie widać u niej objawów (wirus może być obecny w organizmie), jest najczęstszą drogą przenoszenia. Dotyczy to sytuacji takich jak podanie ręki, przytulanie, czy wspólne korzystanie z przedmiotów osobistego użytku. Szczególnie wrażliwe są dzieci, które często nieświadomie dotykają brodawek, a następnie innych części ciała lub przedmiotów, przyczyniając się do rozprzestrzeniania infekcji. Obrzęk, wilgotna skóra i drobne urazy na skórze sprzyjają łatwiejszemu wnikaniu wirusa.
Warto pamiętać, że wirus HPV jest bardzo powszechny, a większość ludzi w pewnym momencie swojego życia ma z nim kontakt. Kluczowe jest jednak zrozumienie, że nie każde zakażenie prowadzi do powstania kurzajek. Działa tu czynnik indywidualnej odporności i podatności organizmu. Osoby z silnym układem odpornościowym często radzą sobie z wirusem bezobjawowo, podczas gdy osoby z osłabioną odpornością mogą być bardziej podatne na rozwój brodawek. Dlatego też, odpowiednia higiena, dbanie o kondycję skóry i ogólną odporność organizmu są najlepszymi sposobami na zapobieganie zakażeniu i rozwojowi kurzajek.
Jak rozpoznać kurzajkę i odróżnić ją od innych zmian skórnych
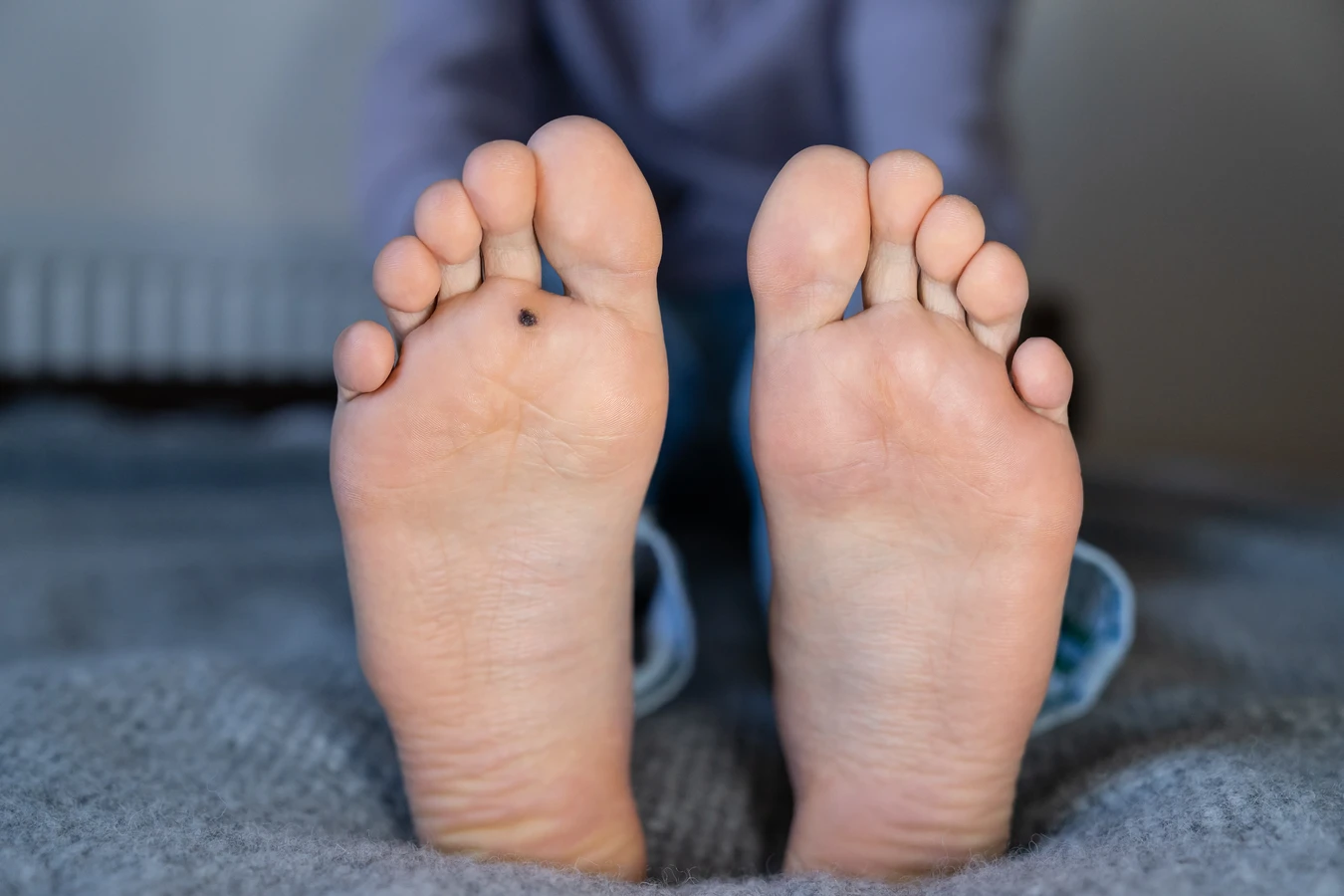
Kurzajki, choć mogą przybierać różne formy, zazwyczaj mają charakterystyczne cechy, które pozwalają na ich odróżnienie od innych zmian skórnych. Najczęściej są to niewielkie, twarde narośla o nierównej, brodawkowatej powierzchni. Kolor kurzajki może być zbliżony do koloru skóry, białawy, szarawy, a czasem lekko brązowawy. W dotyku są zazwyczaj szorstkie i mogą być lekko wyniesione ponad powierzchnię skóry. Niektóre kurzajki, szczególnie te na stopach (tzw. odciski), mogą być płaskie i wrośnięte w skórę, sprawiając wrażenie bolesnego zgrubienia, które przypomina odcisk lub modzel. Charakterystycznym objawem, który może pomóc w rozpoznaniu kurzajki, są drobne, czarne punkciki widoczne w jej wnętrzu. Są to zatkane naczynia krwionośne, które uległy zakrzepowi, co jest typowe dla infekcji wirusowej.
Lokalizacja kurzajek jest również ważnym wskaźnikiem. Najczęściej pojawiają się na dłoniach (brodawki zwykłe), palcach, na stopach (brodawki podeszwowe), kolanach i łokciach. Mogą jednak występować również na twarzy (brodawki płaskie) lub w okolicy narządów płciowych (kłykciny kończyste), choć te ostatnie wymagają odrębnej diagnostyki i leczenia. Brodawki płaskie, często występujące u dzieci i młodzieży, są zazwyczaj mniejsze, gładkie i mogą mieć kolor skóry lub być lekko zaróżowione. Mogą pojawiać się w większych skupiskach, tworząc linie lub wzory w miejscach, gdzie skóra została podrażniona lub zadrapana.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona, brodawki łojotokowe, czy kurzajki łojotokowe. Znamiona (pieprzyki) zazwyczaj mają gładką powierzchnię i regularny kształt, choć ich kolor i wielkość mogą być bardzo zróżnicowane. Brodawki łojotokowe są łagodnymi zmianami o charakterze nowotworowym, które pojawiają się zazwyczaj u osób starszych i mają wygląd wypukłych, ciemnobrązowych lub czarnych grudek, często pokrytych łuskami. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Skuteczne metody leczenia i usuwania kurzajek w domu i u specjalisty
Istnieje wiele sprawdzonych metod leczenia i usuwania kurzajek, zarówno tych, które można zastosować samodzielnie w domu, jak i tych, które wymagają interwencji lekarza. Wybór metody zależy od wielkości, lokalizacji, liczby kurzajek oraz indywidualnej reakcji organizmu na leczenie. W przypadku łagodnych zmian, które nie sprawiają dużego dyskomfortu, można spróbować domowych sposobów. Należy jednak pamiętać, że mogą one wymagać cierpliwości i konsekwencji, a nie zawsze przynoszą natychmiastowe rezultaty.
Wśród popularnych metod domowych znajduje się stosowanie preparatów dostępnych bez recepty w aptekach, które zawierają substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, która tworzy kurzajkę. Preparaty te występują w formie płynów, żeli, czy plastrów. Należy stosować je zgodnie z instrukcją, unikając kontaktu ze zdrową skórą wokół zmiany. Innym domowym sposobem, który zyskuje na popularności, jest tzw. „zamrażanie” kurzajek za pomocą preparatów dostępnych w aptekach, które wykorzystują niską temperaturę do zniszczenia komórek wirusa. Jest to metoda podobna do krioterapii wykonywanej przez lekarzy, jednak o mniejszej intensywności.
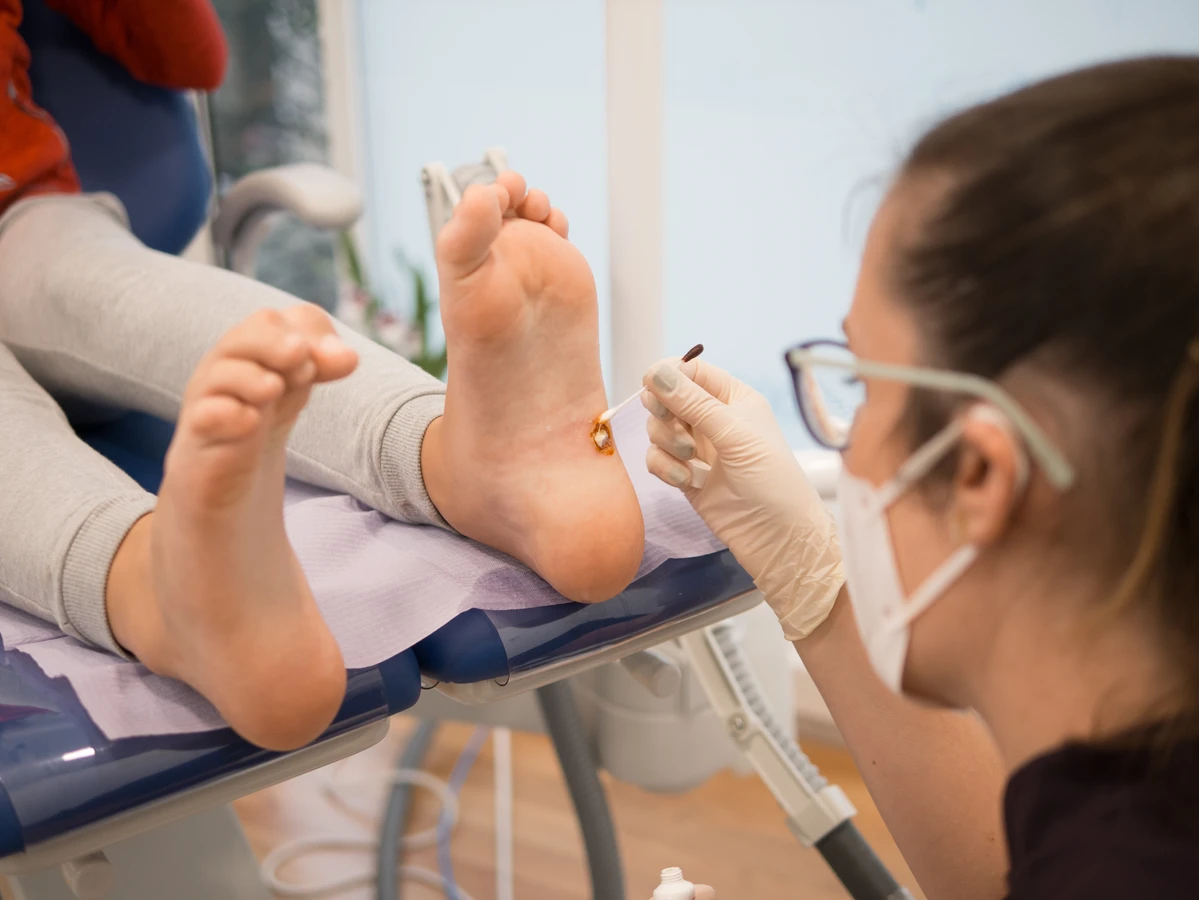
Jeśli domowe metody okazują się nieskuteczne, lub gdy kurzajki są duże, liczne, bolesne, umiejscowione w trudnodostępnych miejscach (np. na twarzy, pod paznokciami), konieczna jest konsultacja z lekarzem dermatologiem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia: Zamrażanie kurzajki ciekłym azotem, co prowadzi do zniszczenia komórek wirusa. Zazwyczaj wymaga kilku sesji.
- Elektrokoagulacja: Usuwanie kurzajki za pomocą prądu elektrycznego, który koaguluje tkankę.
- Laseroterapia: Destrukcja kurzajki za pomocą wiązki lasera.
- Leczenie miejscowe silniejszymi preparatami: Dermatolog może przepisać leki na receptę, np. zawierające podofilotoksynę lub imikwimod, które stymulują układ odpornościowy do walki z wirusem.
- Chirurgiczne wycięcie: W rzadkich przypadkach, gdy inne metody zawiodą, kurzajka może zostać chirurgicznie usunięta.
Ważne jest, aby pamiętać, że leczenie kurzajek może być długotrwałe i wymagać cierpliwości. Nawroty są możliwe, ponieważ wirus HPV może pozostać uśpiony w organizmie. Dlatego też, po usunięciu kurzajki, nadal warto dbać o higienę i wzmacniać odporność, aby zminimalizować ryzyko ponownego pojawienia się zmian.
„`