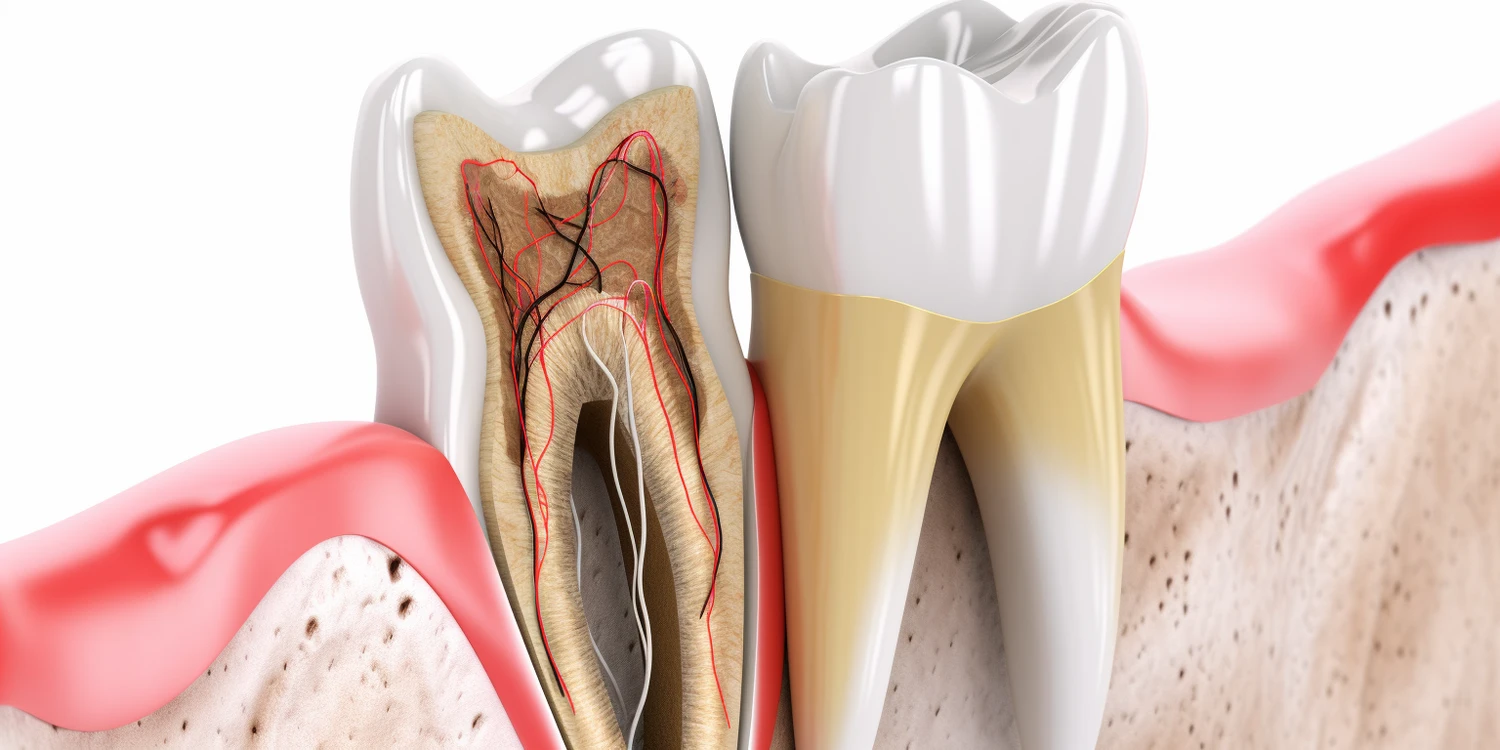
Leczenie kanałowe, znane również jako endodoncja, jest procedurą ratującą zęby, która ma na celu usunięcie zainfekowanej lub martwej miazgi z wnętrza zęba. Jest to często ostatnia deska ratunku przed ekstrakcją. Jednakże, istnieją sytuacje, w których nawet zaawansowane techniki endodontyczne mogą okazać się nieskuteczne, a ząb nie będzie nadawał się do dalszego leczenia. Decyzja o tym, czy leczenie kanałowe jest jeszcze możliwe i opłacalne, zależy od wielu czynników, które musi ocenić doświadczony stomatolog. Kluczowe znaczenie ma stan samego zęba, stopień zaawansowania infekcji, kondycja kości otaczającej korzeń oraz ogólny stan zdrowia pacjenta. Zbyt późne zgłoszenie się do gabinetu stomatologicznego może prowadzić do nieodwracalnych zmian, które uniemożliwią uratowanie uzębienia.
Wczesne rozpoznanie problemu i podjęcie odpowiednich kroków terapeutycznych znacząco zwiększa szanse na powodzenie endodoncji. Zaniedbanie objawów, takich jak silny ból zęba, nadwrażliwość na ciepło i zimno, opuchlizna dziąsła czy pojawienie się przetoki ropnej, może prowadzić do rozwoju rozległego stanu zapalnego, który może objąć nie tylko wnętrze zęba, ale również tkanki okołowierzchołkowe. W takich przypadkach, mimo próby leczenia kanałowego, istnieje wysokie ryzyko nawrotu infekcji lub braku możliwości całkowitego oczyszczenia systemu kanałowego. Dlatego tak ważne jest, aby nie zwlekać z wizytą u dentysty, gdy tylko pojawią się jakiekolwiek niepokojące symptomy dotyczące stanu naszego uzębienia.
Dostępne technologie, takie jak mikroskopy zabiegowe czy tomografia komputerowa (CBCT), pozwalają na dokładniejszą diagnozę i precyzyjniejsze wykonanie zabiegu. Jednak nawet najbardziej zaawansowany sprzęt nie jest w stanie odwrócić pewnych procesów patologicznych, które zaszły w zębie i otaczających go tkankach. Rozległe zmiany martwicze w miazdze, pęknięcie korzenia, zaawansowane choroby przyzębia czy znaczne zniszczenie korony zęba to tylko niektóre z przeszkód, które mogą sprawić, że leczenie kanałowe stanie się niemożliwe lub niecelowe.
Rozpoznawanie sytuacji, w których leczenie kanałowe jest już nieskuteczne
Istnieje szereg klinicznych i radiologicznych wskaźników, które mogą sugerować, że leczenie kanałowe nie przyniesie oczekiwanych rezultatów lub jest już wykonane zbyt późno. Jednym z kluczowych sygnałów jest obecność rozległych zmian zapalnych w tkankach okołowierzchołkowych, widocznych na zdjęciu rentgenowskim. Jeśli proces zapalny doprowadził do znacznej utraty kości wokół wierzchołka korzenia, a nawet do resorpcji korzenia, szanse na powodzenie terapii znacząco maleją. W takich przypadkach, nawet po skutecznym oczyszczeniu i wypełnieniu kanałów, ząb może nie być w stanie prawidłowo funkcjonować w łuku zębowym ze względu na osłabienie jego przyczepu.
Kolejnym istotnym aspektem jest stan korony zęba. Jeśli ząb został w znacznym stopniu zniszczony przez próchnicę, uraz mechaniczny lub poprzednie leczenie stomatologiczne, może nie nadawać się do odbudowy po leczeniu kanałowym. Brak wystarczającej ilości zdrowej tkanki zęba do cementowania uzupełnienia protetycznego lub wykonania odpowiedniego zamocowania dla korony protetycznej sprawia, że nawet idealnie przeprowadzone leczenie endodontyczne nie ma sensu. Ząb, który nie może być prawidłowo odbudowany, jest narażony na dalsze złamania i infekcje, co ostatecznie prowadzi do jego utraty.
Szczególną uwagę należy zwrócić na obecność pęknięć lub złamań korzenia. Wierzchołkowe pęknięcia korzenia, zwłaszcza te obejmujące znaczną jego część lub przechodzące w kierunku przyzębia, są zazwyczaj wskazaniem do ekstrakcji. Nawet jeśli uda się oczyścić i wypełnić kanał korzeniowy, pęknięcie stanowi drogę dla bakterii do tkanek okołowierzchołkowych i przyzębia, prowadząc do przewlekłego stanu zapalnego i utraty kości. Rozpoznanie takich zmian często wymaga zastosowania powiększenia, takiego jak mikroskop stomatologiczny, oraz wykonania dodatkowych badań obrazowych.
Warto również uwzględnić obecność zębów z licznymi, niepowodującymi objawów zmianami martwiczymi lub z obecnością zwapnień w systemie kanałowym, które uniemożliwiają jego skuteczne oczyszczenie i poszerzenie. W takich sytuacjach, mimo potencjalnej możliwości dotarcia do pewnych części kanału, ryzyko pozostawienia drobnoustrojów jest bardzo wysokie, co prowadzi do nawrotów infekcji.
Gdy zaniedbanie doprowadza do zaawansowanej martwicy miazgi
Martwica miazgi zęba to proces, w którym tkanka nerwowa i naczyniowa wewnątrz zęba obumiera, najczęściej w wyniku nieleczonej próchnicy, urazu mechanicznego lub stanów zapalnych. Kiedy dochodzi do martwicy miazgi, wnętrze zęba staje się idealnym środowiskiem dla rozwoju bakterii beztlenowych. Te patogeny, namnażając się, prowadzą do rozpadu tkanek miazgi i wytwarzania toksyn, które stopniowo przenikają przez kanaliki zębinowe do tkanek okołowierzchołkowych, powodując stan zapalny kości i przyzębia. Wczesne etapy martwicy mogą być asymptomatyczne, co sprawia, że pacjenci często zwlekają z wizytą u stomatologa.
Z czasem, gdy proces zapalny postępuje, mogą pojawić się pierwsze objawy, takie jak dyskomfort przy nagryzaniu, nadwrażliwość na zmiany temperatury, a w bardziej zaawansowanych stadiach – silny, samoistny ból zęba, który często nasila się w nocy. Wówczas może dojść do powstania ropnia okołowierzchołkowego, objawiającego się obrzękiem dziąsła, policzka, a nawet gorączką. Na zdjęciu rentgenowskim w takich przypadkach widoczna jest zazwyczaj duża zmiana zapalna wokół wierzchołka korzenia. Jeśli leczenie endodontyczne zostanie podjęte na tym etapie, istnieje ryzyko, że toksyny bakteryjne i produkty rozpadu tkankowego mogły doprowadzić do nieodwracalnych zmian w kości i przyzębiu. Nawet po skutecznym wypełnieniu kanałów, proces gojenia kości może być powolny lub niepełny, a ryzyko nawrotu infekcji pozostaje zwiększone.
Zaawansowana martwica miazgi, szczególnie jeśli towarzyszy jej znaczne zniszczenie struktury zęba lub rozległe zmiany zapalne w tkankach okołowierzchołkowych, może sprawić, że leczenie kanałowe będzie mało rokowające. Czasami, pomimo prób odratowania zęba, stomatolog decyduje o jego ekstrakcji, jeśli dalsze leczenie byłoby jedynie przedłużaniem nieuniknionego i mogłoby narazić pacjenta na niepotrzebne koszty i dyskomfort. Kluczowe jest zatem zgłaszanie się do dentysty przy pierwszych objawach bólu czy dyskomfortu, aby uniknąć zaawansowanego stadium choroby.
Pęknięcia korzenia zęba jako nieprzekraczalna granica dla endodoncji
Pęknięcia korzenia zęba stanowią jedną z najpoważniejszych komplikacji, które uniemożliwiają skuteczne leczenie kanałowe, a często prowadzą do konieczności ekstrakcji zęba. Pęknięcia te mogą mieć różne pochodzenie – od urazów mechanicznych, przez nadmierne obciążenie zęba (np. bruksizm), po naprężenia powstające podczas leczenia kanałowego, zwłaszcza przy użyciu niewłaściwych narzędzi lub technik. W zależności od lokalizacji i kierunku pęknięcia, jego wykrycie może być bardzo trudne, a skutki dla dalszego losu zęba – katastrofalne.
Istnieją trzy główne typy pęknięć korzenia, które mają znaczenie kliniczne: pęknięcia pionowe korzenia, pęknięcia poziome (poprzeczne) oraz pęknięcia skośne. Pęknięcia pionowe, biegnące od wierzchołka korzenia w kierunku korony, są często związane z zapaleniem przyzębia i utratą kości, a także z trudnościami w utrzymaniu higieny jamy ustnej. Pęknięcia poziome, które mogą wystąpić na różnych wysokościach korzenia, często rozdzielają ząb na dwie części, co prowadzi do jego niestabilności i ruchomości. Pęknięcia skośne to z kolei najbardziej podstępne, często trudne do zdiagnozowania, które mogą prowadzić do stopniowej utraty przyczepu kostnego i rozwoju przetok.
Diagnoza pęknięcia korzenia często wymaga zastosowania zaawansowanych technik diagnostycznych, takich jak mikroskop stomatologiczny czy tomografia komputerowa wiązki stożkowej (CBCT). Mikroskop pozwala na bezpośrednią wizualizację pęknięcia, podczas gdy CBCT umożliwia ocenę jego rozległości w trójwymiarze. W przypadku stwierdzenia pęknięcia korzenia, które sięga do przyzębia lub obejmuje znaczną jego część, leczenie endodontyczne zazwyczaj nie jest wskazane. Pęknięcie stanowi otwartą drogę dla bakterii do tkanek okołowierzchołkowych, prowadząc do przewlekłego zapalenia i destrukcji kości, której nie można zatrzymać samym leczeniem kanałowym.
Warto podkreślić, że nawet jeśli leczenie kanałowe zostanie wykonane, a pęknięcie korzenia pozostanie niewykryte, ryzyko nawrotu infekcji lub złamania zęba jest bardzo wysokie. Dlatego tak ważne jest, aby stomatolog dokładnie ocenił stan zęba przed podjęciem decyzji o leczeniu endodontycznym, a w przypadku wątpliwości, zastosował odpowiednie metody diagnostyczne. Pęknięcie korzenia jest często definitywnym przeciwwskazaniem do endodoncji i oznacza, że ząb nie nadaje się do dalszego leczenia.
Kiedy zniszczenie struktury zęba przekracza możliwości odbudowy
Leczenie kanałowe ma na celu uratowanie zęba, który jest uszkodzony lub zainfekowany od wewnątrz. Jednakże, aby ząb mógł pełnić swoją funkcję po endodoncji, jego zewnętrzna struktura musi być wystarczająco mocna i zdrowa, aby umożliwić jego odbudowę. Jeśli ząb został w znacznym stopniu zniszczony przez próchnicę, uraz mechaniczny, choroby przyzębia lub wcześniejsze zabiegi stomatologiczne, może dojść do punktu, w którym odbudowa staje się niemożliwa lub niecelowa. Jest to jeden z krytycznych momentów, kiedy można uznać, że jest już za późno na leczenie kanałowe.
Kluczowym czynnikiem decydującym o możliwościach odbudowy jest ilość pozostałej zdrowej tkanki zęba. Po leczeniu kanałowym, ząb staje się bardziej kruchy, ponieważ miazga, która dostarczała mu nawodnienia i substancji odżywczych, została usunięta. Dodatkowo, samo przeprowadzenie zabiegu endodontycznego wymaga usunięcia części tkanki zęba w celu dostępu do kanałów. Jeśli ząb ma już rozległe ubytki próchnicowe, pęknięcia szkliwa i zębiny, lub jeśli jego ściany są bardzo cienkie, istnieje wysokie ryzyko, że po leczeniu kanałowym nie będzie można go prawidłowo wzmocnić i zabezpieczyć przed złamaniem.
W sytuacjach, gdy korona zęba jest w znacznym stopniu zniszczona, stomatolog musi rozważyć, czy istnieje możliwość jej odbudowy za pomocą wypełnienia, wkładu koronowo-korzeniowego i korony protetycznej. Jeśli brakuje wystarczającej ilości tkanki zęba do osadzenia korony, lub jeśli korzenie zęba są w złym stanie (np. przebarwione, zniszczone przez poprzednie leczenie), może okazać się, że nawet jeśli uda się wykonać leczenie kanałowe, ząb nie będzie mógł być funkcjonalnie odtworzony. W takich przypadkach, ekstrakcja zęba i jego późniejsze uzupełnienie implantem lub mostem protetycznym może być bardziej przewidywalnym i skutecznym rozwiązaniem.
Ocenę stanu struktury zęba przeprowadza się na podstawie badania klinicznego, zdjęć rentgenowskich, a czasami również tomografii komputerowej. Dentysta bierze pod uwagę nie tylko rozległość ubytków, ale także ich lokalizację, głębokość, obecność pęknięć oraz stan przyzębia. Jeśli po analizie wszystkich tych czynników lekarz dojdzie do wniosku, że odbudowa zęba po leczeniu kanałowym jest niemożliwa lub obarczona zbyt dużym ryzykiem powikłań, może rekomendować ekstrakcję jako najlepsze rozwiązanie dla pacjenta.
Zaawansowane zmiany przyzębia jako przeszkoda dla leczenia endodontycznego
Choroby przyzębia, takie jak paradontoza, stanowią poważne zagrożenie nie tylko dla stabilności zębów, ale również mogą wpływać na powodzenie leczenia kanałowego. W zaawansowanych stadiach paradontozy dochodzi do postępującego niszczenia kości wyrostka zębodołowego, która stanowi naturalne podparcie dla zębów. Utrata tej kości prowadzi do rozchwiania zębów, powstawania kieszeni przyzębnych, odsłonięcia szyjek zębowych, a w konsekwencji do ich utraty. Kiedy stan przyzębia jest już bardzo zły, nawet skuteczne leczenie kanałowe może nie przynieść oczekiwanych rezultatów, ponieważ ząb nie będzie miał wystarczającego wsparcia kostnego.
Istnieje zjawisko zwane „zespołem endo-perio”, które opisuje współistnienie problemów endodontycznych i przyzębnych. Infekcja wewnątrz zęba (endodontyczna) może przenosić się do przyzębia, wywołując stan zapalny kości i dziąsła. Z drugiej strony, zaawansowana paradontoza może prowadzić do uszkodzenia wierzchołka korzenia, a nawet do przedostania się bakterii do wnętrza zęba przez kanały boczne lub pęknięcia korzenia. W takich przypadkach, skuteczne leczenie kanałowe wymaga jednoczesnego leczenia przyzębia, co nie zawsze jest możliwe lub efektywne.
Gdy pacjent zgłasza się do gabinetu z problemem endodontycznym, a jednocześnie ma stwierdzoną zaawansowaną paradontozę, lekarz musi ocenić oba te aspekty. Jeśli utrata kości jest znaczna, a rozchwianie zębów duże, nawet udane leczenie kanałowe może nie rozwiązać problemu. Ząb może pozostać niestabilny, narażony na dalsze urazy zgryzowe i trudny do utrzymania w higienie. W takich sytuacjach, stomatolog może podjąć decyzję, że ekstrakcja zęba jest bardziej racjonalnym rozwiązaniem, ponieważ pozwala na późniejsze zastąpienie go implantem, który zapewni stabilne i długoterminowe uzupełnienie.
Ocenę stanu przyzębia przeprowadza się poprzez pomiar głębokości kieszeni przyzębnych, ocenę ruchomości zębów, badanie poziomu kości na zdjęciach rentgenowskich oraz ocenę stanu dziąseł. Jeśli wyniki tych badań wskazują na zaawansowane stadium choroby przyzębia, a prognoza dla utrzymania zęba w łuku zębowym jest zła, lekarz może uznać, że leczenie kanałowe jest niecelowe. Priorytetem staje się wtedy leczenie przyzębia lub ekstrakcja zęba i jego uzupełnienie.
Kiedy powtarzanie leczenia kanałowego nie przynosi już efektów
W niektórych przypadkach, nawet po przeprowadzeniu pierwotnego leczenia kanałowego, infekcja może powrócić lub nie zostać całkowicie usunięta. Dzieje się tak z wielu powodów, takich jak złożona anatomia systemu kanałowego (np. obecność dodatkowych, niewidocznych kanałów, wąskich lub zakrzywionych odcinków), niedostateczne oczyszczenie kanałów, nieszczelne wypełnienie, czy też pojawienie się nowych zmian próchnicowych lub pęknięć w zębie. W takich sytuacjach możliwe jest ponowne leczenie kanałowe, zwane leczeniem rewizyjnym.
Leczenie rewizyjne polega na ponownym usunięciu starego wypełnienia kanałowego, ponownym oczyszczeniu i dezynfekcji systemu korzeniowego, a następnie ponownym jego szczelnym wypełnieniu. Często wymaga ono zastosowania bardziej zaawansowanych technik i sprzętu, takich jak mikroskop zabiegowy, ultradźwięki czy specjalistyczne narzędzia do usuwania złamanych instrumentów. Jednakże, nawet przy najlepszych staraniach, nie każde leczenie rewizyjne kończy się sukcesem. Istnieją sytuacje, w których powtarzanie procedury przestaje być opłacalne lub możliwe.
Gdy ząb był już wielokrotnie leczony kanałowo, jego struktura może być znacznie osłabiona. Każde ponowne otwarcie zęba, usunięcie starego wypełnienia i ponowne opracowanie kanałów prowadzi do dalszego osłabienia ścian zęba. W pewnym momencie, ryzyko złamania zęba podczas zabiegu lub po nim staje się tak wysokie, że dalsze próby leczenia uznaje się za niecelowe. Dodatkowo, jeśli poprzednie leczenia nie przyniosły trwałego efektu, a na zdjęciach rentgenowskich nadal widoczne są duże zmiany zapalne w tkankach okołowierzchołkowych, może to sugerować istnienie nieusuwalnych problemów, takich jak pęknięcie korzenia lub niemożliwe do oczyszczenia kanały boczne.
W takich przypadkach, lekarz stomatolog musi podjąć trudną decyzję, czy dalsze próby ratowania zęba mają sens. Jeśli ząb jest niestabilny, rozchwiany, a prognoza dla jego długoterminowego utrzymania jest zła, może być bardziej wskazane podjęcie decyzji o jego ekstrakcji. Pozwoli to uniknąć dalszych kosztów i dyskomfortu związanego z niepowodującymi efektów zabiegami, a także umożliwi rozważenie alternatywnych metod uzupełnienia brakującego zęba, takich jak implantacja.
„`