Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć często są niegroźne, mogą być źródłem dyskomfortu, bólu, a także wpływać na estetykę. Zrozumienie, od czego robią się kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia. Główną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Istnieje ponad 100 różnych typów wirusów HPV, a każdy z nich ma tendencję do atakowania określonych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania typowych brodawek. Inne mogą lokalizować się w okolicach narządów płciowych, powodując tzw. kłykciny kończyste. Warto podkreślić, że większość infekcji HPV przebiega bezobjawowo i organizm sam potrafi sobie z nimi poradzić. Jednak w niektórych przypadkach wirus namnaża się w komórkach naskórka, prowadząc do ich nadmiernego rozrostu, co objawia się jako kurzajka.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry, a także poprzez pośredni kontakt z zakażonymi powierzchniami. Ryzyko infekcji wzrasta w miejscach wilgotnych i ciepłych, takich jak baseny, szatnie, sauny czy siłownie. Naskórek uszkodzony przez drobne skaleczenia, otarcia czy zadrapania jest bardziej podatny na wnikanie wirusa. Dlatego osoby pracujące w wilgotnym środowisku, posiadające suchą i pękającą skórę lub cierpiące na schorzenia osłabiające układ odpornościowy, mogą być bardziej narażone na rozwój kurzajek.
Zakażenie wirusem HPV może nastąpić w momencie kontaktu z osobą zakażoną, nawet jeśli sama osoba zakażona nie prezentuje widocznych zmian skórnych. Wirus może być obecny na skórze, która wydaje się zdrowa. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajek, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. Ta długotrwała inkubacja sprawia, że często trudno jest jednoznacznie zidentyfikować źródło infekcji.
Często zadawane pytanie brzmi: od czego robią się kurzajki u dzieci? U dzieci układ odpornościowy jest w fazie rozwoju, co może sprawiać, że są one bardziej podatne na infekcje wirusowe, w tym HPV. Dzieci często bawią się na zewnątrz, dotykają różnych powierzchni i mają kontakt z innymi dziećmi, co zwiększa ryzyko przenoszenia wirusa. Dzielenie się zabawkami, ręcznikami czy wspólnie spędzany czas w miejscach publicznych to potencjalne drogi transmisji.
Jakie czynniki sprzyjają powstawaniu kurzajek na dłoniach
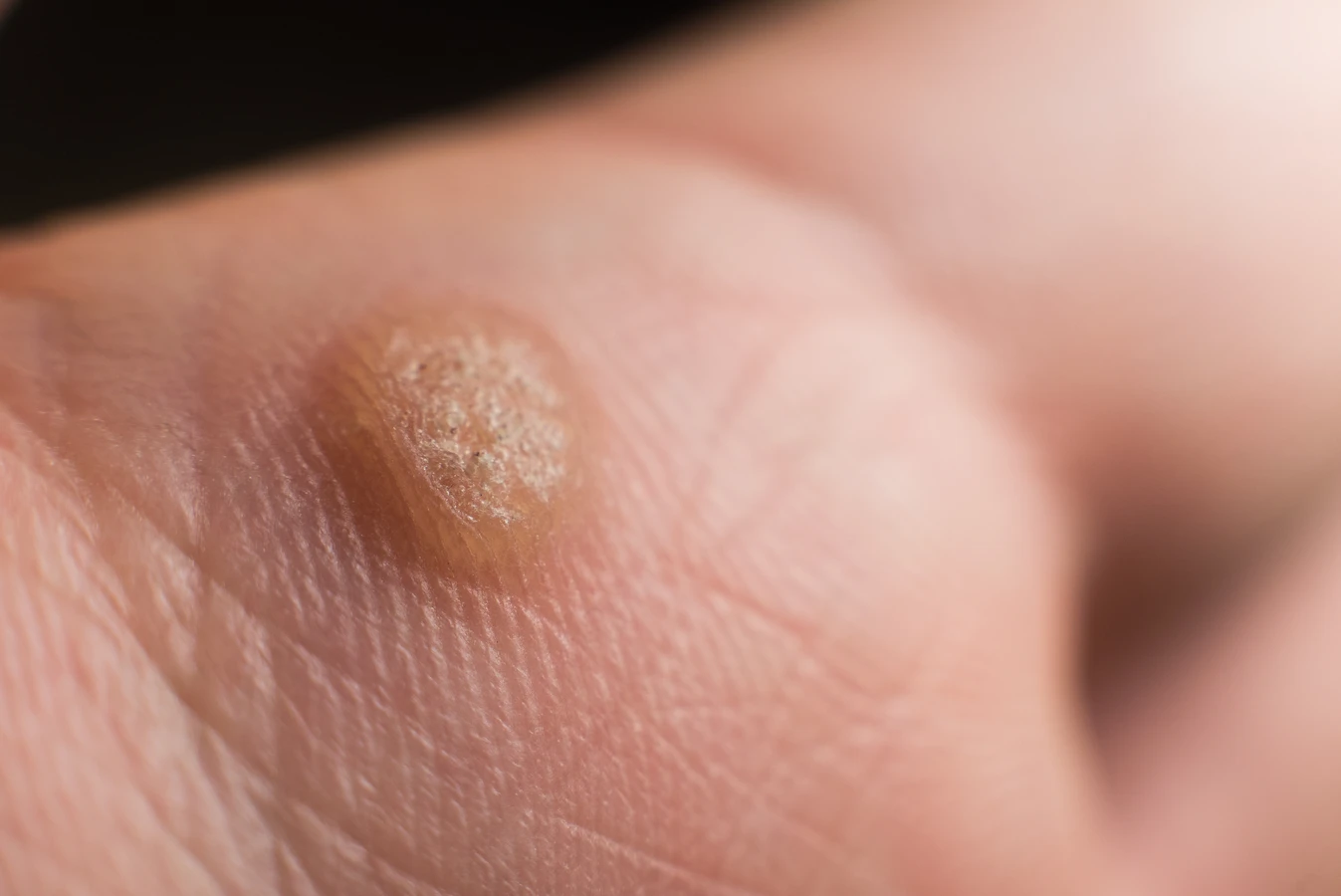
Kurzajki na dłoniach to jedne z najczęściej występujących zmian skórnych wywołanych przez wirusa brodawczaka ludzkiego. Istnieje kilka kluczowych czynników, które znacząco zwiększają ryzyko ich pojawienia się i rozwoju. Zrozumienie tych predyspozycji pozwala na lepsze zabezpieczenie się przed infekcją i szybsze reagowanie na pojawiające się zmiany.
Osłabiony układ odpornościowy jest jednym z głównych winowajców. Kiedy nasz organizm walczy z innymi infekcjami, jest mniej skuteczny w zwalczaniu wirusa HPV. Stres, przewlekłe choroby, niedobory żywieniowe, a także przyjmowanie niektórych leków immunosupresyjnych mogą obniżać zdolność organizmu do obrony przed wirusem. W efekcie wirus ma ułatwione zadanie wniknięcia do komórek skóry i wywołania nadmiernego ich namnażania.
Częsty kontakt skóry z wodą, zwłaszcza w połączeniu z detergentami, może prowadzić do osłabienia bariery ochronnej naskórka. Wilgotne środowisko sprzyja również namnażaniu się wirusów. Dlatego osoby wykonujące prace wymagające długotrwałego moczenia rąk, takie jak pracownicy gastronomii, służby sprzątające czy osoby zajmujące się ręcznym praniem, są bardziej narażone na rozwój kurzajek na dłoniach. Uszkodzona i zmiękczona skóra łatwiej ulega mikrourazom, przez które wirus może łatwiej wniknąć.
Drobne urazy skóry, takie jak skaleczenia, zadrapania, otarcia czy ukąszenia owadów, stanowią bramę dla wirusa HPV. Wirus, obecny na powierzchni skóry lub na zakażonych przedmiotach, może bez przeszkód wniknąć przez powstałą ranę. Szczególnie podatne na tego typu urazy są dłonie, które są stale narażone na kontakt z różnymi przedmiotami i powierzchniami. Dzieci, które często się bawią i upadają, są szczególnie narażone na powstawanie takich drobnych uszkodzeń.
Warto również zwrócić uwagę na nawyki, które mogą sprzyjać rozprzestrzenianiu się wirusa. Obgryzanie paznokci lub skórek wokół paznokci to częsty nawyk, zwłaszcza u dzieci i młodzieży. W ten sposób wirus, który mógł się dostać na skórę palców, może zostać przeniesiony na błony śluzowe jamy ustnej, co może prowadzić do powstania brodawek w okolicy ust lub na języku. Podobnie, drapanie istniejących kurzajek może prowadzić do przeniesienia wirusa na inne partie skóry dłoni lub ciała.
Częste korzystanie z miejsc publicznych, gdzie istnieje wysokie prawdopodobieństwo kontaktu z wirusem, również odgrywa znaczącą rolę. Baseny, siłownie, szatnie, wspólne prysznice to miejsca, gdzie wilgotne środowisko sprzyja przetrwaniu i namnażaniu wirusa HPV. Dotykanie poręczy, klamek, ręczników czy innych przedmiotów używanych przez osoby zakażone może skutkować przeniesieniem wirusa na dłonie. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie kontaktu z potencjalnie zakażonymi powierzchniami w takich miejscach.
Dlaczego kurzajki pojawiają się na stopach w miejscach publicznych
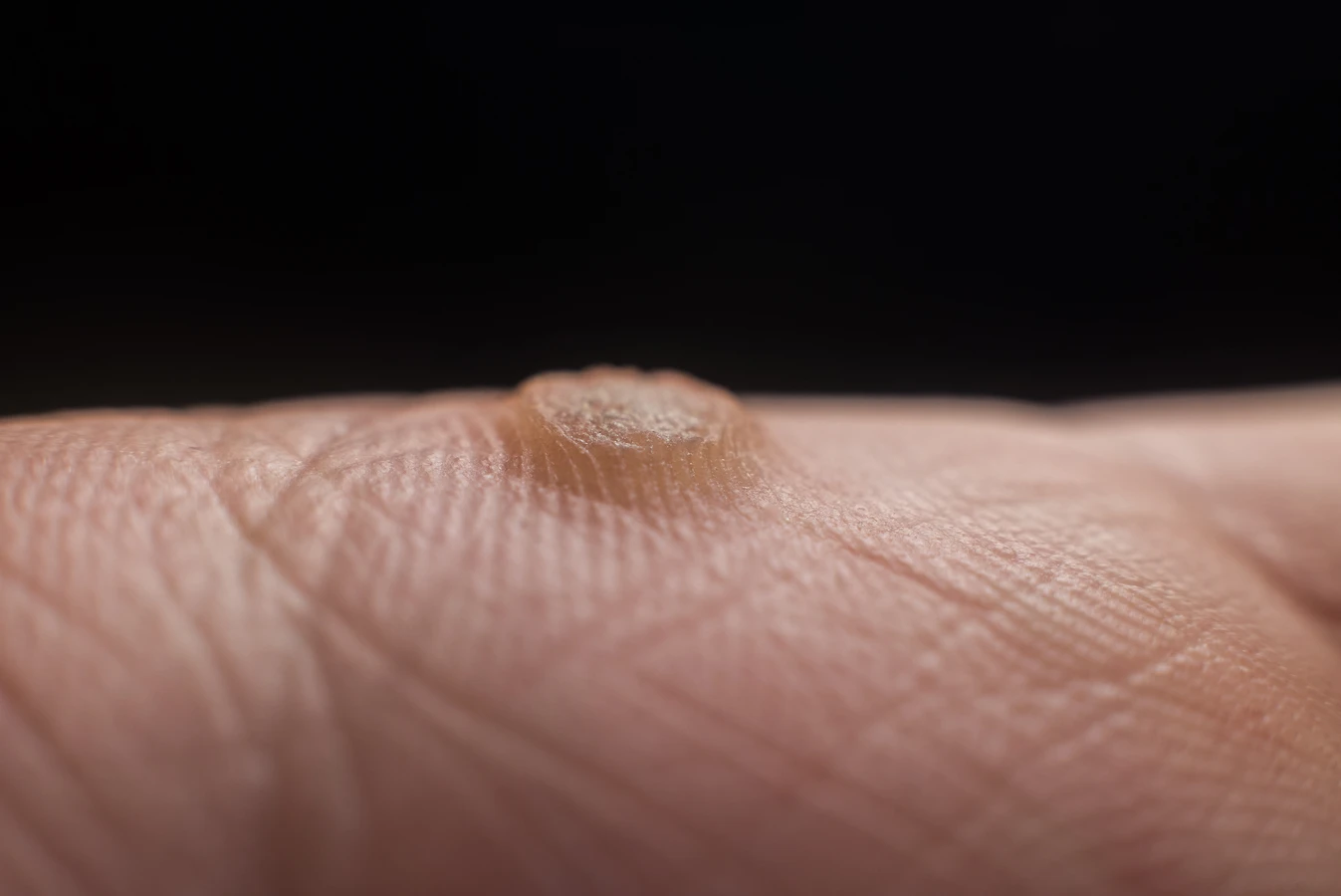
Wilgotne i ciepłe środowisko, które idealnie sprzyja namnażaniu się wirusa HPV, jest charakterystyczne dla miejsc publicznych, takich jak baseny, aquaparki, sauny, siłownie, a także publiczne szatnie i prysznice. Na tych powierzchniach wirus może przetrwać przez dłuższy czas, czekając na swojego kolejnego „żywiciela”. Osoby chodzące boso w takich miejscach, nawet przez krótki czas, narażają swoje stopy na bezpośredni kontakt z wirusem.
Stopy, ze względu na stałe obciążenie i kontakt z obuwiem, są często narażone na mikrourazy. Drobne skaleczenia, otarcia czy pęknięcia naskórka, zwłaszcza w miejscach, gdzie skóra jest sucha i szorstka, stanowią idealną drogę wejścia dla wirusa HPV. Noszenie nieodpowiedniego obuwia, które powoduje otarcia i ucisk, dodatkowo sprzyja powstawaniu takich uszkodzeń. Gdy wirus wniknie przez uszkodzony naskórek, może rozpocząć proces namnażania się.
Brodawki stóp często charakteryzują się tym, że rosną do wewnątrz, pod wpływem nacisku podczas chodzenia. To sprawia, że mogą być bolesne i utrudniać normalne funkcjonowanie. Ten nacisk może również powodować pękanie brodawki, co ułatwia wirusowi rozprzestrzenianie się na sąsiednie obszary skóry, prowadząc do powstawania tak zwanych brodawek mozaikowych – skupisk wielu drobnych zmian.
Osłabiony układ odpornościowy jest, jak wspomniano wcześniej, kluczowym czynnikiem w ogólnej podatności na infekcje HPV. Dotyczy to również brodawek na stopach. Osoby z obniżoną odpornością, wynikającą z chorób przewlekłych, terapii farmakologicznych czy stresu, są bardziej narażone na rozwój rozległych i trudnych do leczenia zmian na stopach. Układ immunologiczny nie jest w stanie skutecznie zwalczyć wirusa, co pozwala mu na dalsze rozmnażanie.
Istnieją również pewne nawyki higieniczne, które mogą zwiększać ryzyko infekcji. Na przykład, jeśli ktoś w rodzinie ma kurzajki na stopach i korzysta z tego samego prysznica lub dywanika łazienkowego bez odpowiedniej dezynfekcji, może doprowadzić do przeniesienia wirusa na innych członków rodziny. Używanie wspólnych ręczników lub obuwia również stanowi potencjalne ryzyko transmisji wirusa HPV. Dbanie o szczególną higienę stóp i unikanie dzielenia się osobistymi przedmiotami to ważne kroki w profilaktyce.
Od czego robią się kurzajki na twarzy i w okolicach intymnych
Kurzajki występujące na twarzy i w okolicach intymnych wymagają szczególnej uwagi ze względu na lokalizację i potencjalne konsekwencje zdrowotne. Choć podstawową przyczyną jest wirus HPV, specyficzne typy wirusa oraz sposób transmisji w tych wrażliwych obszarach odgrywają kluczową rolę. Zrozumienie tych mechanizmów jest niezbędne dla właściwej diagnozy i leczenia.
Kurzajki na twarzy, zwane brodawkami płaskimi, są zazwyczaj wywoływane przez inne typy wirusa HPV niż te powodujące brodawki na dłoniach czy stopach. Często pojawiają się jako małe, płaskie grudki, które mogą być grupowane wzdłuż linii zadrapań lub otarć. Młodsze osoby, u których skóra jest delikatniejsza, są bardziej podatne na tego typu infekcje. Wirus może przenosić się przez bezpośredni kontakt skóra do skóry, a także poprzez dotykanie zakażonych powierzchni, takich jak ręczniki, poduszki czy nawet telefony komórkowe.
Drapanie lub pocieranie brodawek na twarzy może prowadzić do ich rozprzestrzeniania się, tworząc nowe zmiany w okolicy. Wirus HPV ma tendencję do infekowania uszkodzonego naskórka, dlatego wszelkie podrażnienia, skaleczenia po goleniu czy inne urazy skóry twarzy mogą ułatwić wirusowi wniknięcie. Niektóre typy brodawek na twarzy mogą być trudniejsze do usunięcia i mogą wymagać specjalistycznego leczenia dermatologicznego.
Największe obawy budzą kurzajki w okolicach intymnych, znane jako kłykciny kończyste. Są one wywoływane przez specyficzne typy wirusa HPV, często przenoszone drogą płciową. Dotyczy to zarówno kontaktów seksualnych waginalnych, analnych, jak i oralnych. Wirus HPV jest bardzo powszechny w populacji, a wiele osób jest nosicielami, nie zdając sobie z tego sprawy, ponieważ infekcja może przebiegać bezobjawowo.
Objawy kłykcin kończystych mogą obejmować zmiany w postaci małych grudek, kalafiorowatych narośli lub płaskich zmian o delikatnej powierzchni. Mogą pojawić się na zewnętrznych narządach płciowych, w okolicy odbytu, a także wewnątrz pochwy, na szyjce macicy czy w cewce moczowej. W niektórych przypadkach mogą być niepozorne i trudne do zauważenia gołym okiem.
Należy pamiętać, że niektóre typy wirusa HPV związane z kłykcinami kończystymi są onkogenne, co oznacza, że mogą zwiększać ryzyko rozwoju nowotworów, takich jak rak szyjki macicy, rak odbytu czy rak prącia. Dlatego tak ważne jest regularne badanie cytologiczne u kobiet oraz konsultacja z lekarzem w przypadku pojawienia się jakichkolwiek niepokojących zmian w okolicach intymnych. Wczesne wykrycie i leczenie infekcji HPV jest kluczowe dla zapobiegania poważnym konsekwencjom zdrowotnym.
Profilaktyka i metody zapobiegania powstawaniu kurzajek
Zapobieganie kurzajkom jest kluczowe, aby uniknąć nie tylko nieestetycznych zmian skórnych, ale także potencjalnych komplikacji i dyskomfortu. Skuteczna profilaktyka opiera się na świadomości dróg przenoszenia wirusa HPV i stosowaniu odpowiednich środków ostrożności. Od czego robią się kurzajki, jak im zapobiegać? Odpowiedź leży w higienie i wzmacnianiu odporności.
Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z miejsc publicznych czy przed jedzeniem, pomaga usunąć wirusy z powierzchni skóry. Należy unikać dotykania twarzy, nosa i ust brudnymi rękami. Ważne jest również dbanie o stan skóry, utrzymywanie jej nawilżonej i chronienie przed uszkodzeniami. Stosowanie kremów nawilżających, zwłaszcza po kontakcie z wodą i detergentami, pomaga wzmocnić barierę ochronną skóry.
W miejscach publicznych, gdzie ryzyko infekcji jest podwyższone, należy zachować szczególną ostrożność. Zawsze noś klapki lub sandały pod prysznicem, w szatniach, na basenie czy w saunie. Unikaj chodzenia boso po wilgotnych podłogach. Warto również unikać dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogą mieć kontakt ze skórą.
Dbanie o ogólną kondycję organizmu i wzmacnianie układu odpornościowego to jeden z najważniejszych sposobów zapobiegania kurzajkom. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu znacząco wpływają na zdolność organizmu do zwalczania infekcji. Warto rozważyć suplementację witamin, takich jak witamina C, D czy cynk, które odgrywają ważną rolę w funkcjonowaniu układu odpornościowego.
Istnieją również specjalistyczne metody profilaktyki, takie jak szczepienia przeciwko wirusowi HPV. Szczepienia te są dostępne dla dziewcząt i chłopców i chronią przed najczęściej występującymi, onkogennymi typami wirusa, które mogą prowadzić do rozwoju raka szyjki macicy, odbytu, gardła, a także brodawek narządów płciowych. Choć szczepienia nie chronią przed wszystkimi typami wirusa HPV, stanowią bardzo skuteczne narzędzie w zapobieganiu wielu poważnym chorobom.
Unikanie nawyków, które mogą sprzyjać przenoszeniu wirusa, jest równie istotne. Należą do nich obgryzanie paznokci, skórek wokół paznokci czy drapanie istniejących kurzajek. Jeśli zauważysz u siebie kurzajkę, postaraj się jej nie dotykać i nie drapać, aby nie doprowadzić do jej rozprzestrzenienia się na inne części ciała. W przypadku pojawienia się niepokojących zmian skórnych, zawsze warto skonsultować się z lekarzem dermatologiem, który pomoże w postawieniu właściwej diagnozy i zaproponuje odpowiednie metody leczenia.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Zrozumienie, kiedy symptomy wymagają interwencji specjalisty, jest kluczowe dla uniknięcia powikłań i zapewnienia skutecznego leczenia. Od czego zależy decyzja o wizycie u lekarza w przypadku kurzajek?
Jeśli kurzajki są bardzo liczne, duże, szybko się rozprzestrzeniają lub powodują silny ból i dyskomfort, należy zgłosić się do lekarza. Szczególnie dotyczy to brodawek na stopach, które pod wpływem nacisku mogą stawać się bardzo bolesne i utrudniać chodzenie. W takich przypadkach lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, laserowe usuwanie zmian, elektrokoagulację lub stosowanie silniejszych preparatów farmakologicznych.
Bardzo ważne jest, aby skonsultować się z lekarzem w przypadku pojawienia się kurzajek w nietypowych lokalizacjach. Dotyczy to zwłaszcza twarzy, okolic intymnych, a także miejsc, gdzie skóra jest cienka i delikatna. Brodawki na twarzy mogą być trudne do usunięcia bez pozostawienia blizn, a kurzajki w okolicach intymnych (kłykciny kończyste) wymagają szczególnego podejścia ze względu na ryzyko przenoszenia drogą płciową i potencjalny związek z nowotworami.
Osoby z osłabionym układem odpornościowym, na przykład cierpiące na choroby autoimmunologiczne, zakażone wirusem HIV lub przyjmujące leki immunosupresyjne, powinny natychmiast skonsultować się z lekarzem w przypadku pojawienia się kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem infekcji, co może prowadzić do rozległych i trudnych do leczenia zmian. W takich przypadkach lekarz oceni stan zdrowia pacjenta i dobierze odpowiednią strategię leczenia.
Niektóre kurzajki mogą wyglądać podobnie do innych zmian skórnych, takich jak znamiona, brodawki łojotokowe czy nawet zmiany nowotworowe. Jeśli masz wątpliwości co do charakteru zmiany skórnej, zawsze lepiej skonsultować się z lekarzem. Lekarz dermatolog będzie w stanie prawidłowo zdiagnozować zmianę i wykluczyć inne, bardziej poważne schorzenia. Nie należy próbować samodzielnie usuwać zmian, które budzą niepokój.
Warto również pamiętać, że powtarzające się infekcje HPV lub nawracające kurzajki mogą świadczyć o problemach z układem odpornościowym lub o niewłaściwym leczeniu pierwotnej infekcji. W takich sytuacjach lekarz może zlecić dodatkowe badania, aby zidentyfikować przyczynę nawrotów i zaproponować długoterminowe rozwiązania. Profesjonalna ocena medyczna jest kluczowa dla zapewnienia pełnego zdrowia i komfortu.