Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć często uważane za niegroźne, mogą być uciążliwe, bolesne, a w niektórych przypadkach stanowić podstawę do dalszej diagnostyki. Zrozumienie, od czego biorą się kurzajki, jest kluczowe dla skutecznego zapobiegania i leczenia. Ich pojawienie się jest ściśle związane z infekcją wirusową, a konkretnie z wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a niektóre z nich mają predyspozycje do infekowania skóry, prowadząc do powstawania charakterystycznych zmian. Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami czy powierzchniami, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, np. na basenach czy pod prysznicami.
Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, powodując ich nieprawidłowy wzrost i rogowacenie, co manifestuje się jako twarde, szorstkie narośla na skórze. Lokalizacja kurzajek jest różnorodna – mogą pojawiać się na dłoniach, stopach, twarzy, a nawet w okolicach intymnych. Rozpoznanie kurzajki zazwyczaj nie jest trudne. Charakteryzują się one nierówną, chropowatą powierzchnią, a czasem mogą mieć drobne czarne punkty, które są zatrzymanymi naczyniami krwionośnymi. Wielkość i kształt kurzajek mogą się różnić, od niewielkich grudek po większe, zlewające się skupiska. Niektóre kurzajki mogą być bolesne, zwłaszcza te zlokalizowane na stopach, gdzie ucisk podczas chodzenia powoduje dyskomfort.
Należy pamiętać, że wirus HPV jest bardzo powszechny, a większość ludzi w ciągu swojego życia ma z nim kontakt. Jednak nie każdy kontakt z wirusem kończy się rozwojem kurzajek. Dużo zależy od indywidualnej odporności organizmu. Osoby z osłabionym układem odpornościowym, np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub zakażonych wirusem HIV, są bardziej podatne na infekcję i mogą mieć trudności z jej zwalczeniem. Dodatkowo, drobne skaleczenia, zadrapania czy otarcia na skórze ułatwiają wirusowi wniknięcie do organizmu. Dlatego tak ważne jest dbanie o higienę i unikanie uszkadzania bariery ochronnej skóry, szczególnie w miejscach, gdzie ryzyko kontaktu z wirusem jest zwiększone.
Skąd się biorą kurzajki na dłoniach i palcach u dzieci
Kurzajki na dłoniach i palcach u dzieci to częsty widok, budzący niepokój rodziców. Przyczyną ich powstawania, podobnie jak u dorosłych, jest infekcja wirusem brodawczaka ludzkiego (HPV). Dzieci, ze względu na swój naturalny sposób poznawania świata, często dotykają różnych powierzchni, a następnie wkładają ręce do buzi lub pocierają oczy, co sprzyja przenoszeniu wirusa. Szczególnie narażone są dzieci, które często bawią się na placach zabaw, korzystają z obiektów sportowych, basenów czy żłobków i przedszkoli, gdzie kontakt z zainfekowanymi przedmiotami lub innymi dziećmi jest bardziej prawdopodobny. Wirus HPV łatwo rozprzestrzenia się w środowisku szkolnym i przedszkolnym, tworząc swoiste „ogniska” infekcji.
Dziecięcy układ odpornościowy wciąż się rozwija, co może sprawiać, że jest on mniej skuteczny w walce z wirusem w porównaniu do organizmu dorosłego. To sprawia, że dzieci są bardziej podatne na rozwój kurzajek po kontakcie z wirusem. Co więcej, dzieci często mają tendencję do obgryzania paznokci lub skórek wokół nich. Te drobne uszkodzenia skóry stają się idealnymi wrotami dla wirusa HPV, ułatwiając mu wnikanie do organizmu i inicjowanie infekcji, która objawia się jako kurzajka. Podobnie, jeśli dziecko ma tendencję do drapania istniejącej kurzajki, może nieświadomie przenosić wirusa na inne obszoby skóry, prowadząc do powstania nowych zmian. To zjawisko nazywane jest auto-inokulacją.
Rozpoznanie kurzajek u dzieci jest zazwyczaj proste. Najczęściej pojawiają się jako niewielkie, twarde grudki o nierównej, brodawkowatej powierzchni. Mogą być pojedyncze lub występować w skupiskach. Na dłoniach i palcach często przyjmują postać tzw. kurzajek zwyczajnych. Czasami można zauważyć na ich powierzchni drobne, czarne punkciki, które są zakrzepłymi naczyniami krwionośnymi. Chociaż zazwyczaj nie są bolesne, mogą powodować dyskomfort, szczególnie jeśli są zlokalizowane w miejscach narażonych na ucisk lub tarcie, na przykład na opuszkach palców. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem pediatrą lub dermatologiem, aby potwierdzić diagnozę i omówić dostępne metody leczenia.
Istnieje kilka rodzajów kurzajek, które mogą pojawiać się u dzieci:
- Kurzajki zwyczajne najczęściej występują na palcach, dłoniach i łokciach. Mają szorstką, wyniosłą powierzchnię i mogą być bolesne przy ucisku.
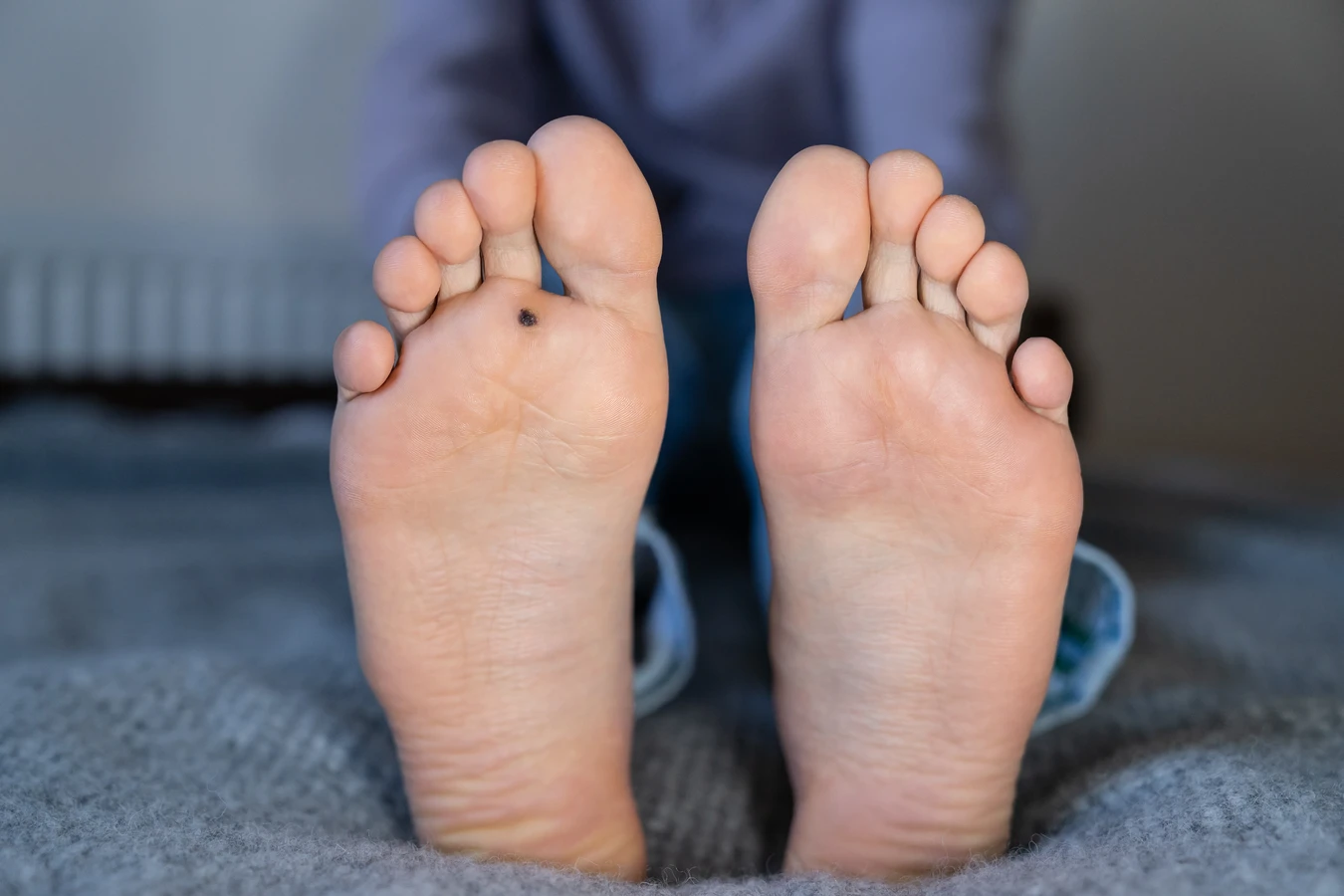
- Kurzajki stóp (brodawki podeszwowe) pojawiają się na podeszwach stóp, często w miejscach nacisku. Mogą być bolesne i utrudniać chodzenie. Czasem są zagłębione w skórze, pokryte zrogowaciałą warstwą.
- Kurzajki płaskie są mniejsze, płaskie i gładkie, często występują na twarzy, grzbietach dłoni i nogach. Mogą mieć kolor skóry lub być lekko zaróżowione.
Czynniki sprzyjające powstawaniu kurzajek na stopach
Kurzajki na stopach, nazywane brodawkami podeszwowymi, to szczególnie uciążliwy problem, często bolesny i utrudniający codzienne funkcjonowanie. Ich powstawanie na stopach jest silnie związane z specyficznymi warunkami, jakie panują w miejscach, gdzie wirus HPV łatwo się rozprzestrzenia, a skóra stóp jest bardziej podatna na infekcję. Głównym winowajcą jest, jak już wspomniano, wirus brodawczaka ludzkiego (HPV), jednak pewne czynniki środowiskowe i behawioralne znacząco zwiększają ryzyko zakażenia właśnie w obrębie stóp.
Wilgotne i ciepłe środowisko jest idealnym miejscem do rozwoju wirusów, w tym HPV. Dlatego miejsca takie jak publiczne baseny, sauny, łaźnie, szatnie sportowe czy wspólne prysznice stanowią główne siedliska dla wirusa. Chodzenie boso w takich miejscach, zwłaszcza po mokrych podłogach, naraża stopy na bezpośredni kontakt z wirusem obecnym na powierzchniach. Dodatkowo, długotrwałe noszenie nieprzewiewnego obuwia, szczególnie w ciepłe dni, sprzyja nadmiernemu poceniu się stóp. Wilgotna skóra jest bardziej podatna na uszkodzenia i łatwiej dochodzi do zakażenia wirusem HPV. Wszelkie mikrouszkodzenia skóry, takie jak drobne skaleczenia, pęknięcia czy otarcia, które mogą powstać podczas chodzenia, stanowią otwarte wrota dla wirusa.
Kolejnym istotnym czynnikiem jest osłabiony układ odpornościowy. Osoby z obniżoną odpornością, spowodowaną chorobami, niedożywieniem lub przyjmowaniem leków, są bardziej narażone na rozwój kurzajek. Układ odpornościowy odgrywa kluczową rolę w kontrolowaniu infekcji wirusowych, a jego słabość pozwala wirusowi HPV na łatwiejsze namnażanie się w komórkach skóry. Należy również wspomnieć o tendencji do rozwoju brodawek podeszwowych u osób, które już wcześniej miały kurzajki na innych częściach ciała. Wirus może być przenoszony z innych miejsc na stopach, na przykład poprzez drapanie, co prowadzi do powstawania nowych zmian.
Warto podkreślić, że brodawki podeszwowe często rosną do wewnątrz z powodu nacisku ciężaru ciała podczas chodzenia. To sprawia, że mogą być bardzo bolesne i przypominać odciski. Charakterystyczne dla nich są również czarne punkciki na powierzchni, które są zatrzymanymi naczyniami krwionośnymi. Zapobieganie powstawaniu kurzajek na stopach polega przede wszystkim na unikaniu chodzenia boso w miejscach publicznych, noszeniu przewiewnego obuwia, dbaniu o higienę stóp oraz natychmiastowym dezynfekowaniu wszelkich skaleczeń i otarć. W przypadku pojawienia się pierwszych zmian, ważne jest, aby szybko podjąć odpowiednie kroki lecznicze, aby zapobiec ich rozprzestrzenianiu się.
W jaki sposób można zarazić się kurzajkami od innych osób
Zakażenie kurzajkami, czyli wirusem brodawczaka ludzkiego (HPV), jest procesem, który może przebiegać na wiele sposobów, a bezpośredni kontakt z zainfekowaną osobą jest najczęstszą drogą transmisji. Wirus ten jest bardzo powszechny, a jego obecność na skórze nie zawsze manifestuje się objawowo. Osoba, która jest nosicielem wirusa, nawet jeśli nie ma widocznych kurzajek, może nieświadomie zarażać innych poprzez kontakt ze swoją skórą. Dotyk, podanie ręki, a nawet bliski kontakt fizyczny w sytuacji, gdy wirus znajduje się na powierzchni skóry, mogą wystarczyć do przeniesienia infekcji.
Szczególnie wysokie ryzyko zakażenia występuje w miejscach, gdzie panują wilgotne warunki i wiele osób korzysta z tych samych przestrzeni. Mowa tu przede wszystkim o publicznych obiektach, takich jak baseny, sauny, siłownie, sale gimnastyczne, a także wspólne prysznice i toalety. Podłogi w tych miejscach, często mokre i ciepłe, stanowią idealne środowisko dla wirusa HPV. Chodzenie boso w takich lokalizacjach znacząco zwiększa prawdopodobieństwo kontaktu skóry stóp z wirusem, który może znajdować się na posadzce, krawędziach basenu czy sprzęcie sportowym.
Kolejnym sposobem przenoszenia wirusa jest korzystanie ze wspólnych przedmiotów osobistego użytku. Dzielenie się ręcznikami, obuwiem, pościelą, a nawet narzędziami do pielęgnacji stóp (np. pilnikami, pumeksami) może prowadzić do przeniesienia wirusa z jednej osoby na drugą. Jeśli przedmioty te miały kontakt z kurzajką lub zainfekowaną skórą, a następnie są używane przez inną osobę, istnieje ryzyko zakażenia. Z tego powodu zaleca się unikanie dzielenia się tego typu przedmiotami i dbanie o ich dezynfekcję, zwłaszcza jeśli były używane przez kogoś z widocznymi zmianami skórnymi.
Warto również wspomnieć o możliwości przenoszenia wirusa poprzez auto-inokulację, czyli samoinfekcję. Osoba z kurzajką może nieświadomie przenieść wirusa na inne części własnego ciała. Dzieje się tak na przykład poprzez drapanie istniejącej zmiany, a następnie dotykanie innych obszarów skóry, np. twarzy, rąk czy okolic intymnych. Z tego powodu ważne jest, aby w przypadku pojawienia się kurzajek unikać ich drapania i dotykania, a po kontakcie z nimi dokładnie umyć ręce. Odpowiednia higiena i świadomość dróg przenoszenia wirusa są kluczowe w zapobieganiu zakażeniu.
Podsumowując, główne drogi zakażenia kurzajkami obejmują:
- Bezpośredni kontakt skóra do skóry z osobą zakażoną.
- Kontakt z zainfekowanymi powierzchniami w miejscach publicznych (baseny, siłownie, szatnie).
- Używanie wspólnych przedmiotów osobistego użytku (ręczniki, obuwie).
- Auto-inokulacja, czyli przenoszenie wirusa na inne części ciała przez tę samą osobę.
Jakie są najczęstsze sposoby leczenia kurzajek
Kurzajki, choć są spowodowane wirusem, zazwyczaj nie wymagają skomplikowanego leczenia i często ustępują samoistnie w ciągu kilku miesięcy lub lat. Jednak ze względu na ich uciążliwość, bolesność, tendencję do rozprzestrzeniania się lub względy estetyczne, wiele osób decyduje się na podjęcie leczenia. Istnieje wiele metod terapeutycznych, od domowych sposobów po zabiegi medyczne, a wybór odpowiedniej metody zależy od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnych preferencji pacjenta i jego stanu zdrowia. Zawsze warto skonsultować się z lekarzem lub farmaceutą przed rozpoczęciem leczenia, aby dobrać najskuteczniejszą i najbezpieczniejszą metodę.
Jedną z najpopularniejszych metod leczenia kurzajek dostępnych bez recepty są preparaty zawierające kwas salicylowy lub kwas mlekowy. Działają one keratolitycznie, czyli rozpuszczają zrogowaciały naskórek, stopniowo usuwając warstwy kurzajki. Preparaty te występują w formie płynów, żeli, maści lub plastrów. Stosuje się je zazwyczaj codziennie, nakładając bezpośrednio na kurzajkę, a następnie przykrywając opatrunkiem. Proces leczenia może trwać kilka tygodni, a czasem nawet miesięcy, wymagając cierpliwości i regularności. Ważne jest, aby podczas aplikacji chronić zdrową skórę wokół kurzajki, aby uniknąć podrażnień.
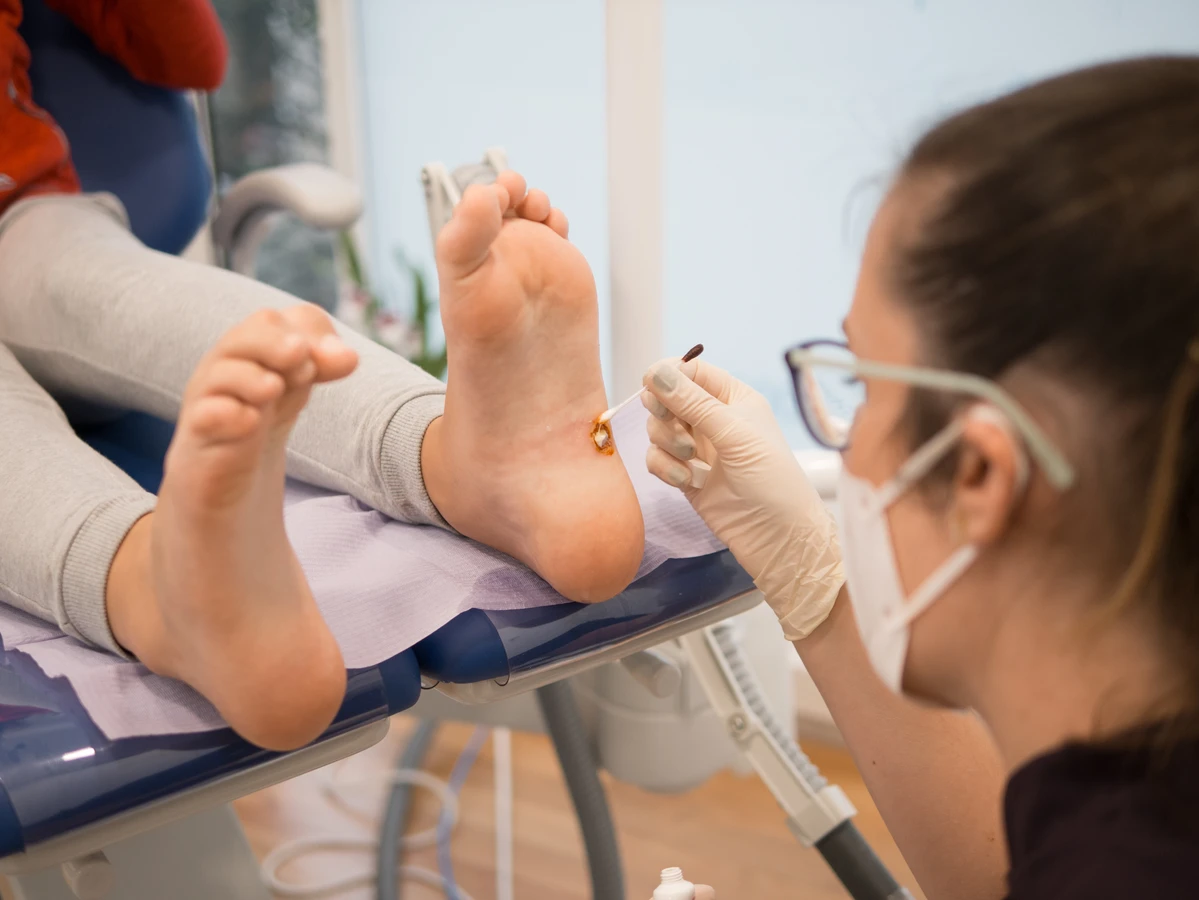
Krioterapia, czyli wymrażanie kurzajek za pomocą ciekłego azotu, jest kolejną powszechnie stosowaną metodą. Zabieg ten jest zazwyczaj przeprowadzany w gabinecie lekarskim lub kosmetycznym. Niska temperatura powoduje zniszczenie komórek wirusowych i usunięcie tkanki kurzajki. Po zabiegu może pojawić się pęcherz, a kurzajka wraz z nim odpada po kilku dniach lub tygodniach. Czasami konieczne jest powtórzenie zabiegu w odstępach kilku tygodni. Metoda ta jest zazwyczaj skuteczna, choć może być nieco bolesna i prowadzić do tymczasowych przebarwień lub blizn.
Inne metody leczenia obejmują elektrokoagulację (wypalanie kurzajki prądem), laseroterapię (niszczenie kurzajki wiązką lasera), a także metody farmakologiczne, takie jak stosowanie leków zawierających imikwimod lub interferony, które stymulują układ odpornościowy do walki z wirusem. W niektórych przypadkach, zwłaszcza gdy kurzajki są oporne na inne metody leczenia lub gdy występują w trudnodostępnych miejscach, lekarz może rozważyć chirurgiczne wycięcie kurzajki. Wybór metody leczenia powinien być zawsze indywidualnie dopasowany do pacjenta i dokonany po konsultacji z lekarzem specjalistą.
Dostępne metody leczenia kurzajek to:
- Preparaty z kwasem salicylowym/mlekowym działające złuszczająco.
- Krioterapia polegająca na zamrażaniu kurzajki ciekłym azotem.
- Elektrokoagulacja usuwająca kurzajkę prądem.
- Laseroterapia wykorzystująca wiązkę lasera do niszczenia zmian.
- Leki immunomodulujące wspierające odpowiedź immunologiczną organizmu.
- Chirurgiczne wycięcie w przypadkach opornych na inne metody.
Kiedy warto udać się do lekarza z problemem kurzajek
Choć większość kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Zignorowanie pewnych sygnałów może prowadzić do komplikacji, niepotrzebnego cierpienia lub utraty cennego czasu, który można byłoby przeznaczyć na skuteczne leczenie. Lekarz, zwłaszcza dermatolog, dysponuje szerszym wachlarzem narzędzi diagnostycznych i terapeutycznych, a także wiedzą specjalistyczną, która pozwoli na postawienie trafnej diagnozy i dobranie optymalnej strategii leczenia.
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak poprawy mimo stosowania domowych metod leczenia przez dłuższy czas. Jeśli kurzajka nie zmniejsza się, nie znika, a wręcz przeciwnie – powiększa się lub pojawiają się nowe zmiany, może to oznaczać, że wirus jest wyjątkowo oporny na stosowane preparaty, lub że mamy do czynienia z innym typem zmiany skórnej, która wymaga specjalistycznego podejścia. Długotrwałe stosowanie preparatów bez odpowiedniej konsultacji może prowadzić do podrażnień, uszkodzenia skóry, a nawet bliznowacenia.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością. Jeśli jesteś osobą zakażoną wirusem HIV, przyjmujesz leki immunosupresyjne po przeszczepie narządu, chorujesz na cukrzycę, nowotwór lub inne choroby przewlekłe, zakażenie wirusem HPV może być bardziej agresywne i trudniejsze do opanowania. W takich przypadkach samoleczenie jest odradzane, a wizyta u lekarza jest konieczna, aby zapobiec rozprzestrzenianiu się infekcji i ewentualnym powikłaniom. Lekarz oceni ryzyko i zaproponuje odpowiednie leczenie, często bardziej skoncentrowane na wzmocnieniu odporności organizmu.
Istotne jest również, aby skonsultować się z lekarzem w przypadku, gdy kurzajki pojawiają się w miejscach wrażliwych lub problematycznych. Mowa tu o brodawkach zlokalizowanych na twarzy, w okolicy narządów płciowych, na paznokciach lub w okolicach stawów. Zmiany w tych miejscach mogą być bardziej bolesne, trudniejsze do leczenia i mogą wymagać specjalistycznych procedur, aby uniknąć uszkodzenia tkanki lub infekcji. Dodatkowo, jeśli kurzajka krwawi, zmienia kolor, kształt, boli samoistnie lub towarzyszy jej stan zapalny, należy niezwłocznie zgłosić się do lekarza, ponieważ mogą to być objawy innych, poważniejszych schorzeń, w tym zmian nowotworowych.
Kiedy należy rozważyć wizytę u lekarza z powodu kurzajek:
- Brak poprawy lub pogorszenie stanu pomimo stosowania domowych metod leczenia.
- Osłabiony układ odpornościowy z powodu chorób przewlekłych, leczenia immunosupresyjnego lub infekcji wirusem HIV.
- Kurzajki zlokalizowane na twarzy, w okolicach intymnych, na paznokciach lub stawach.
- Zmiana wyglądu kurzajki (krwawienie, zmiana koloru, kształtu, ból).
- Pojawienie się oznak stanu zapalnego wokół kurzajki (zaczerwienienie, obrzęk, gorączka).