Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po twarz i narządy płciowe. Choć często niegroźne, potrafią być uciążliwe, bolesne i wpływać na naszą pewność siebie. Zrozumienie, od czego się robią kurzajki, jest kluczowe dla skutecznego zapobiegania i leczenia.
Głównym winowajcą powstawania kurzajek są wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich preferuje inne miejsca na ciele i wywołuje inne rodzaje brodawek. Wirus ten jest wysoce zaraźliwy i przenosi się przez bezpośredni kontakt ze skórą lub błonami śluzowymi osoby zakażonej, a także przez kontakt z zanieczyszczonymi przedmiotami.
Infekcja HPV prowadzi do nadmiernego namnażania się komórek naskórka, co objawia się charakterystycznym, grudkowatym przerostem tkanki. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznych brodawek może minąć sporo czasu. Warto podkreślić, że niektóre osoby mogą być nosicielami wirusa HPV, nie wykazując przy tym żadnych objawów, a mimo to zarażać innych.
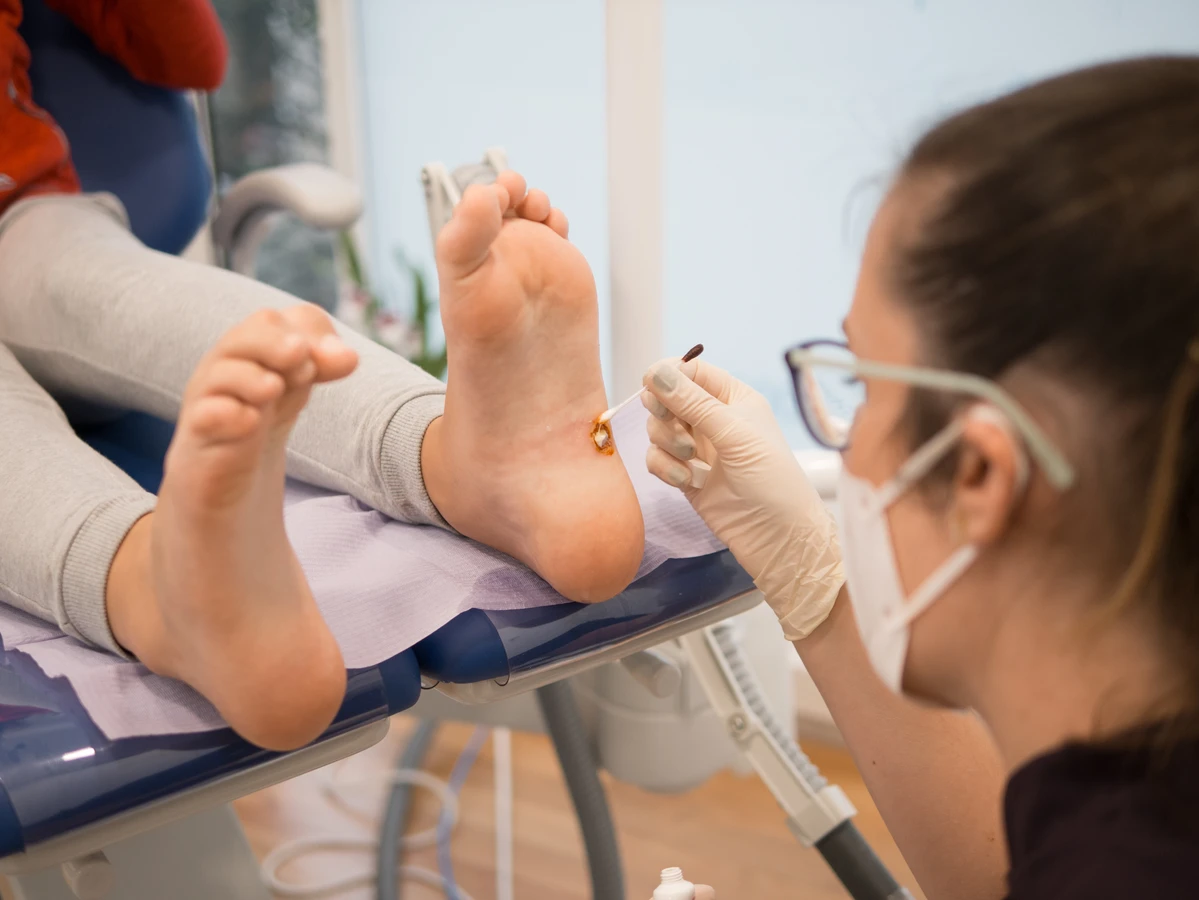
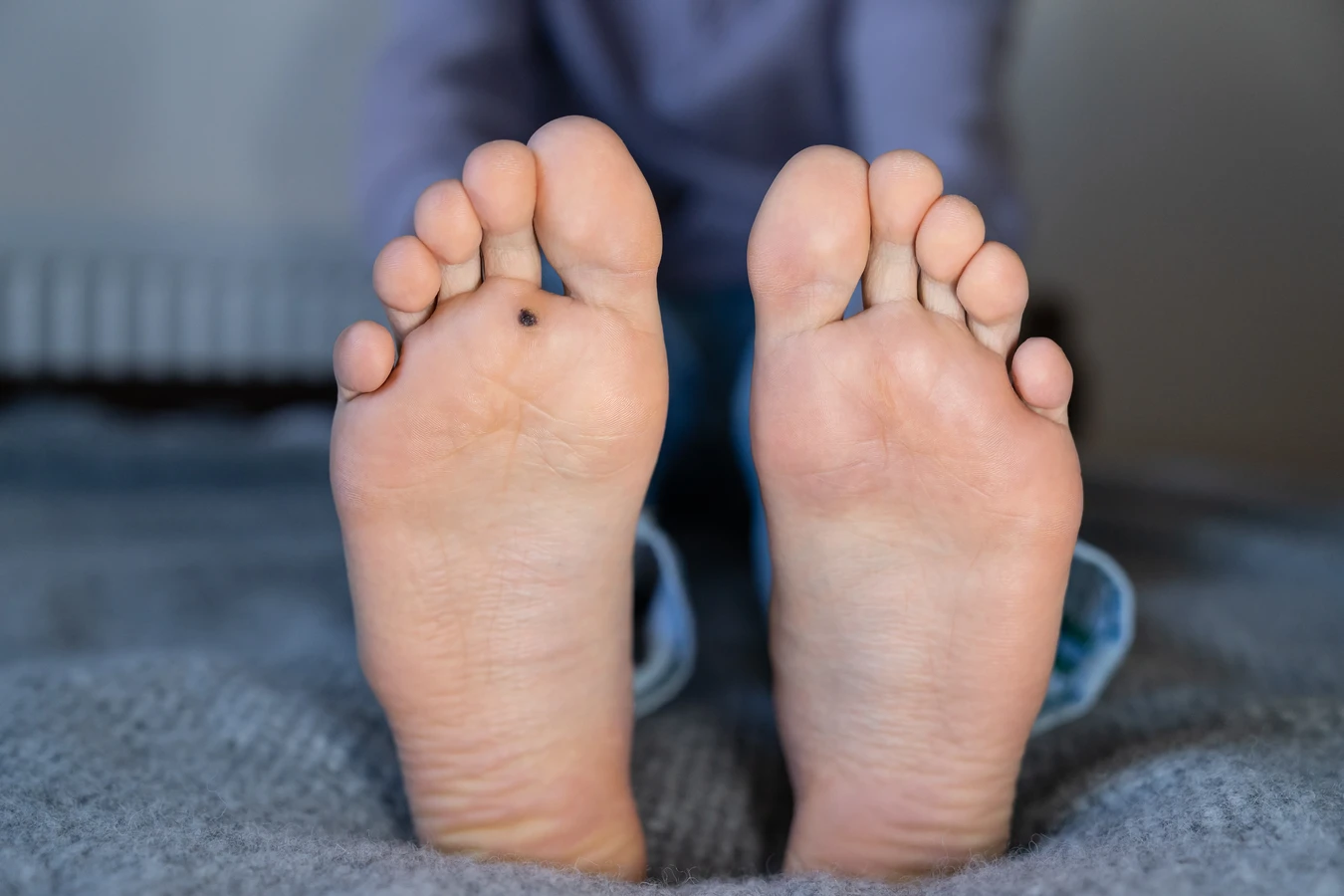
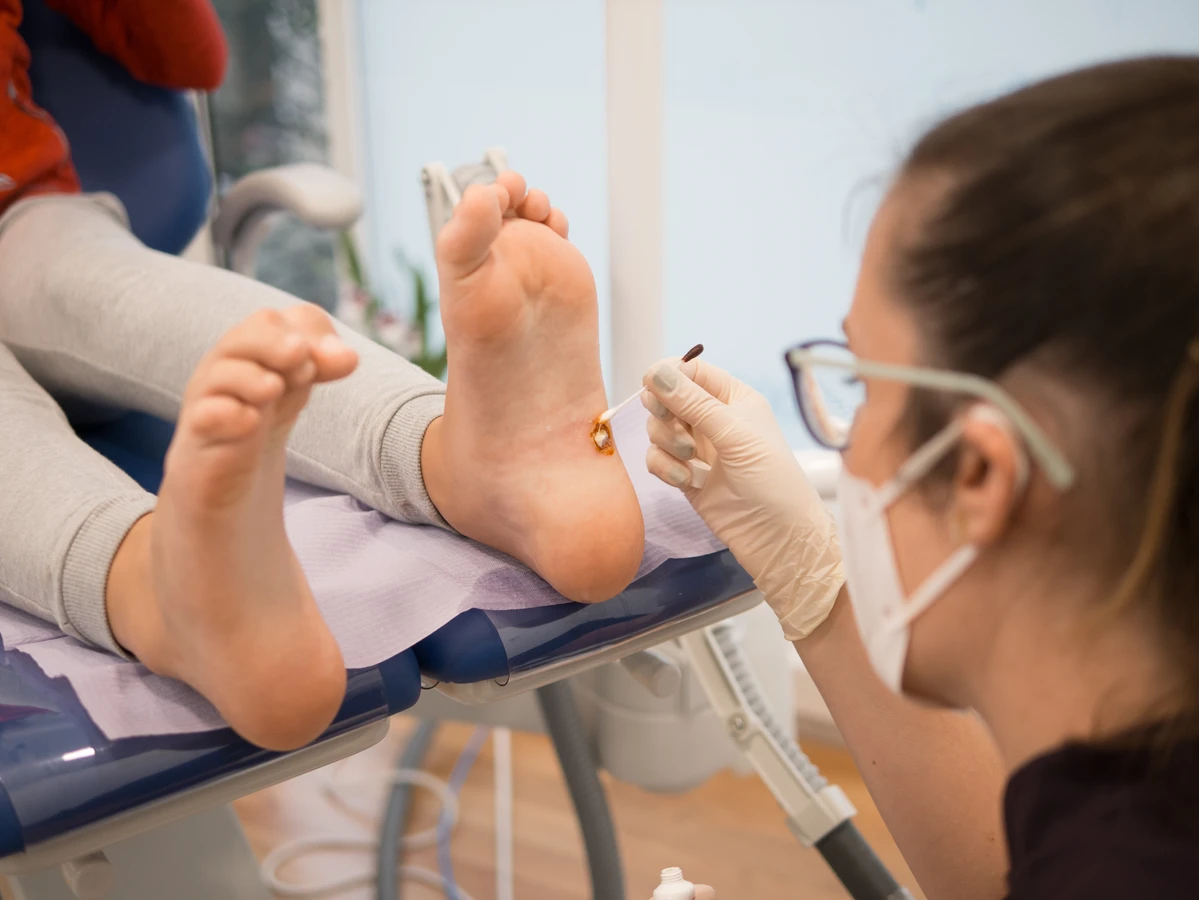
Rozpoznanie kurzajek zazwyczaj nie jest trudne. Najczęściej przyjmują postać niewielkich, twardych, szorstkich narośli o nieregularnej powierzchni. Mogą być cieliste, białawe, szare, a czasem nawet czarne, jeśli dojdzie do ich krwawienia. Zlokalizowane na stopach, zwane kurzajkami podeszwowymi, mogą być bardzo bolesne podczas chodzenia, ponieważ rosną do wewnątrz, wciskając się w głębsze warstwy skóry. Brodawki na dłoniach mogą być bardziej wypukłe, przypominając kalafiora.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak kurzajki łojotokowe czy znamiona barwnikowe, które wymagają innego podejścia diagnostycznego i terapeutycznego. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Główne przyczyny powstawania kurzajek na ciele człowieka
Podstawową i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony w populacji i może przenosić się na wiele sposobów. Jednym z najczęstszych jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dzieje się tak na przykład podczas wspólnego korzystania z pryszniców, basenów, sal gimnastycznych czy przez podanie ręki.
Wirus HPV znajduje również drogę do naszego organizmu poprzez drobne skaleczenia, zadrapania czy otarcia naskórka. W tych miejscach wirus łatwiej wnika w głąb skóry, rozpoczynając swój cykl rozwojowy. Ważne jest, aby pamiętać, że nawet niewielkie uszkodzenie skóry, które nie wydaje się istotne, może stać się bramą dla wirusa. Dlatego dbanie o higienę i unikanie niepotrzebnych urazów skóry jest kluczowe w profilaktyce.
Kolejnym istotnym czynnikiem sprzyjającym rozwojowi kurzajek jest osłabienie układu odpornościowego. Gdy nasz organizm jest osłabiony, na przykład z powodu choroby, przewlekłego stresu, niedoboru snu czy nieodpowiedniej diety, staje się mniej skuteczny w walce z wirusami, w tym z HPV. W takich sytuacjach nawet niewielka ekspozycja na wirusa może doprowadzić do rozwoju brodawek.
Fakt, że nie każdy, kto ma kontakt z wirusem HPV, zachoruje, jest dowodem na znaczenie odporności organizmu. Osoby z silnym układem immunologicznym mogą skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne. Z drugiej strony, osoby z obniżoną odpornością, np. po przeszczepach narządów, osoby zakażone wirusem HIV czy cierpiące na choroby autoimmunologiczne, są znacznie bardziej podatne na rozwój i nawrót kurzajek.
Warto również wspomnieć o możliwości zakażenia przez przedmioty, z którymi kontaktuje się osoba zakażona. Dotyczy to zwłaszcza miejsc publicznych, gdzie higiena może być na niższym poziomie. Ręczniki, pościel, narzędzia do manicure czy pedicure, a także podłogi w łazienkach i szatniach – wszystko to może stanowić potencjalne źródło zakażenia wirusem HPV, jeśli zostało zanieczyszczone przez kogoś chorego.
Wpływ czynników środowiskowych na powstawanie kurzajek
Środowisko, w którym przebywamy, ma niebagatelny wpływ na ryzyko zakażenia wirusem HPV i w konsekwencji na powstawanie kurzajek. Wilgotne i ciepłe miejsca są idealnym środowiskiem dla rozwoju wielu drobnoustrojów, w tym wirusów. Dlatego miejsca takie jak baseny, sauny, siłownie, szatnie czy ogólnodostępne prysznice są częstym rezerwuarem wirusa HPV.
Będąc w takich miejscach, warto zachować szczególną ostrożność. Noszenie klapków pod prysznicem i w okolicach basenu stanowi podstawową barierę ochronną przed wirusami obecnymi na podłodze. Unikanie bezpośredniego kontaktu skóry z potencjalnie zanieczyszczonymi powierzchniami jest kluczowe. Po powrocie do domu należy dokładnie umyć i osuszyć stopy, aby usunąć ewentualne zarodniki wirusa.
Kolejnym czynnikiem środowiskowym, który może sprzyjać rozwojowi kurzajek, jest nadmierna potliwość. Wilgotna skóra jest bardziej podatna na uszkodzenia i ułatwia wirusom wnikanie do organizmu. Osoby, które nadmiernie pocą się w okolicy dłoni czy stóp, mogą być bardziej narażone na rozwój brodawek. W takich przypadkach pomocne może być stosowanie specjalnych antyperspirantów lub regularne osuszanie skóry.
Niewłaściwa higiena osobista, zwłaszcza w miejscach publicznych, również zwiększa ryzyko infekcji. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistymi z osobami, które mogą być nosicielami wirusa, jest prostą drogą do zakażenia. Dlatego tak ważne jest, aby zawsze korzystać z własnych, czystych rzeczy i unikać pożyczania ich od innych.
Warto również zwrócić uwagę na jakość powietrza i ogólne warunki sanitarne. Miejsca o niskim standardzie higienicznym, gdzie dochodzi do gromadzenia się zanieczyszczeń, mogą sprzyjać przetrwaniu i rozprzestrzenianiu się wirusa HPV. Dlatego podróżując do miejsc o odmiennych standardach higienicznych, należy zachować wzmożoną czujność i stosować odpowiednie środki zapobiegawcze.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy?
Wirus brodawczaka ludzkiego (HPV) wywołuje różne typy brodawek, które różnią się wyglądem, lokalizacją i często sposobem leczenia. Poznanie tych różnic jest pomocne w prawidłowej diagnozie i wyborze odpowiedniej metody terapii. Każdy rodzaj kurzajki ma swoje specyficzne cechy, które pozwalają na ich odróżnienie od innych zmian skórnych.
- Brodawki zwykłe (kurzajki): Są to najbardziej powszechne zmiany skórne wywoływane przez HPV. Zwykle pojawiają się na palcach, dłoniach i kolanach. Mają nieregularną, szorstką powierzchnię, przypominającą kalafiora. Mogą być cieliste, białawe lub szare. Czasem można zauważyć drobne czarne punkciki na powierzchni, które są zatkanymi naczyniami krwionośnymi.
- Brodawki podeszwowe (odciski): Lokalizują się na podeszwach stóp. Często rosną do wewnątrz, pod naciskiem ciężaru ciała, co powoduje ból podczas chodzenia. Mogą być pokryte zrogowaciałym naskórkiem, przez co przypominają odciski. Charakterystyczną cechą jest obecność drobnych, czarnych kropek w ich obrębie.
- Brodawki płaskie: Zazwyczaj pojawiają się na twarzy, szyi, rękach i nogach. Są mniejsze, bardziej płaskie i gładsze od brodawek zwykłych. Często występują w skupiskach, przybierając postać licznych, niewielkich wykwitów o gładkiej powierzchni. Mogą być lekko wypukłe i przybierać kolor cielisty, różowy lub brązowy.
- Brodawki nitkowate (palczaste): Charakteryzują się wydłużonym, nitkowatym kształtem. Najczęściej pojawiają się na szyi, powiekach, w okolicy ust i nosa. Są cienkie i mogą wisieć na skórze. Zwykle są cieliste lub lekko brązowe.
- Brodawki mozaikowe: Są to skupiska wielu drobnych brodawek, które tworzą większą, niejednolitą zmianę. Często występują na dłoniach i stopach. Mogą być bolesne i trudne do wyleczenia.
- Kłykciny kończyste: Są to brodawki narządów płciowych, przenoszone drogą płciową. Mogą pojawić się na penisie, mosznie, wargach sromowych, pochwie, szyjce macicy, a także w okolicy odbytu. Mają postać delikatnych, różowych lub cielistych narośli, które mogą się zlewać w większe skupiska. Niektóre typy HPV odpowiedzialne za kłykciny kończyste mogą zwiększać ryzyko rozwoju nowotworów.
Różnorodność typów kurzajek wymaga indywidualnego podejścia do leczenia. W przypadku wątpliwości co do rodzaju zmiany skórnej, niezbędna jest konsultacja z lekarzem, który pomoże dobrać najskuteczniejszą metodę terapii.
Metody zapobiegania kurzajkom i unikania nawrotów
Chociaż całkowite uniknięcie kontaktu z wirusem HPV może być trudne, istnieją skuteczne metody zapobiegania kurzajkom i minimalizowania ryzyka ich nawrotów. Podstawą profilaktyki jest dbanie o higienę osobistą i unikanie sytuacji sprzyjających zakażeniu. Szczególną uwagę należy zwrócić na miejsca publiczne, gdzie wirus jest bardziej rozpowszechniony.
Jedną z najważniejszych zasad jest unikanie chodzenia boso w miejscach publicznych, zwłaszcza tam, gdzie występuje wilgoć, takich jak baseny, sauny, szatnie czy wspólne prysznice. Noszenie klapków lub specjalnego obuwia ochronnego stanowi skuteczną barierę przed wirusami obecnymi na podłogach. Po powrocie do domu należy dokładnie umyć i osuszyć stopy.
Kolejnym ważnym elementem profilaktyki jest wzmacnianie układu odpornościowego. Silny organizm jest w stanie skuteczniej walczyć z wirusami i zapobiegać rozwojowi infekcji. Dbałość o zdrową, zbilansowaną dietę bogatą w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to kluczowe czynniki wspierające odporność.
Ważne jest również, aby nie dopuszczać do uszkodzeń skóry. Drobne skaleczenia, zadrapania czy otarcia naskórka mogą stanowić bramę dla wirusa HPV. Dlatego należy dbać o szybkie gojenie się ran i stosować środki dezynfekujące w przypadku ich powstania. Unikanie obgryzania paznokci i skórek wokół nich również zmniejsza ryzyko zakażenia, ponieważ te obszary są często narażone na kontakt z różnymi powierzchniami.
W przypadku osób, które miały już do czynienia z kurzajkami, ważne jest, aby po ich wyleczeniu stosować środki zapobiegawcze, aby uniknąć nawrotów. Obejmuje to dalsze przestrzeganie zasad higieny, wzmacnianie odporności oraz unikanie ponownego kontaktu z wirusem. Warto również regularnie badać swoją skórę pod kątem pojawienia się nowych zmian.
Warto pamiętać, że istnieją szczepionki przeciwko niektórym typom wirusa HPV, które mogą chronić przed zakażeniem, a tym samym przed rozwojem niektórych rodzajów brodawek, w tym tych o potencjale onkogennym. Szczepienia są zalecane zwłaszcza młodym osobom, które jeszcze nie rozpoczęły aktywności seksualnej, ale mogą być również rozważane przez osoby starsze w celu ochrony przed innymi typami wirusa.
Kiedy iść do lekarza z podejrzeniem kurzajki
Chociaż wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Szybka i prawidłowa diagnoza jest kluczowa dla skutecznego leczenia i zapobiegania powikłaniom. Lekarz dermatolog jest specjalistą, który najlepiej oceni charakter zmiany skórnej i dobierze odpowiednią metodę terapeutyczną.
Warto udać się do lekarza, gdy kurzajka jest bardzo bolesna lub utrudnia codzienne funkcjonowanie, np. podczas chodzenia. Brodawki podeszwowe, które rosną do wewnątrz, mogą powodować znaczny dyskomfort i wymagać profesjonalnego podejścia. Również w przypadku, gdy brodawka krwawi, zmienia kolor, kształt lub zaczyna się szybko powiększać, należy niezwłocznie skonsultować się z lekarzem, ponieważ mogą to być objawy innych, poważniejszych schorzeń.
Jeśli masz wątpliwości co do charakteru zmiany skórnej, nie jesteś pewien, czy jest to kurzajka, czy inna zmiana, wizyta u dermatologa jest wskazana. Istnieje wiele innych zmian skórnych, które mogą przypominać brodawki, a wymagają innego leczenia, np. kurzajki łojotokowe czy nawet zmiany nowotworowe. Samodiagnoza może być myląca i prowadzić do nieprawidłowego leczenia.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, takie jak pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy chorujące na choroby autoimmunologiczne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić większe ryzyko powikłań. W ich przypadku konsultacja lekarska jest zazwyczaj konieczna od samego początku.
Kolejnym powodem do wizyty u lekarza jest sytuacja, gdy kurzajka znajduje się w newralgicznym miejscu, np. na twarzy, w okolicy oczu, narządów płciowych lub w jamie ustnej. Zmiany w tych obszarach mogą być bardziej widoczne, wpływać na samoocenę i wymagać specjalistycznego podejścia, aby uniknąć blizn czy innych komplikacji. Lekarz może zaproponować metody leczenia, które minimalizują ryzyko uszkodzenia delikatnych tkanek.
Warto również skonsultować się z lekarzem, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania lub gdy kurzajki nawracają mimo stosowania środków zapobiegawczych. Lekarz może wtedy zaproponować silniejsze leki na receptę lub inne metody terapeutyczne, takie jak krioterapię, elektrokoagulację czy laserowe usuwanie brodawek.