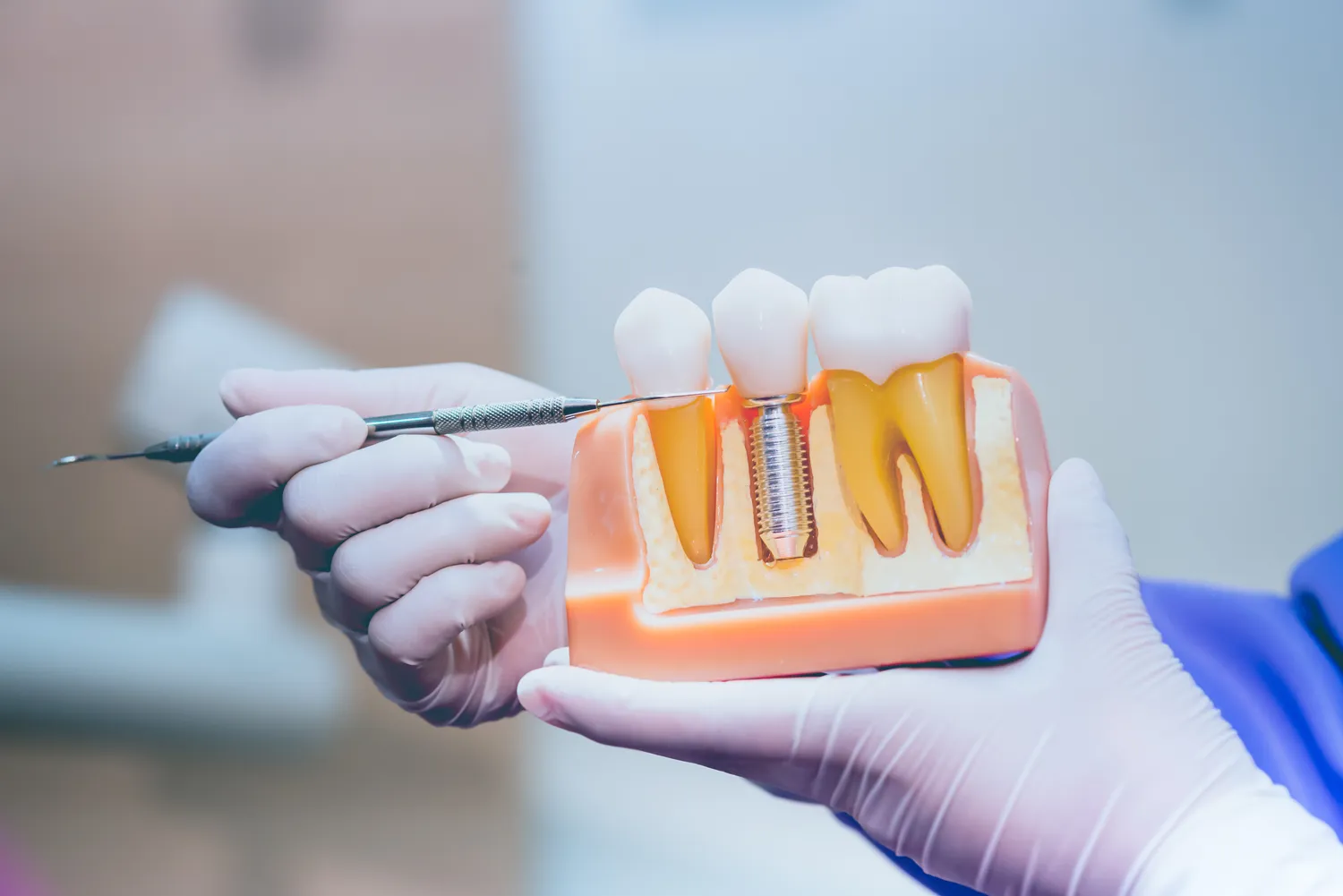
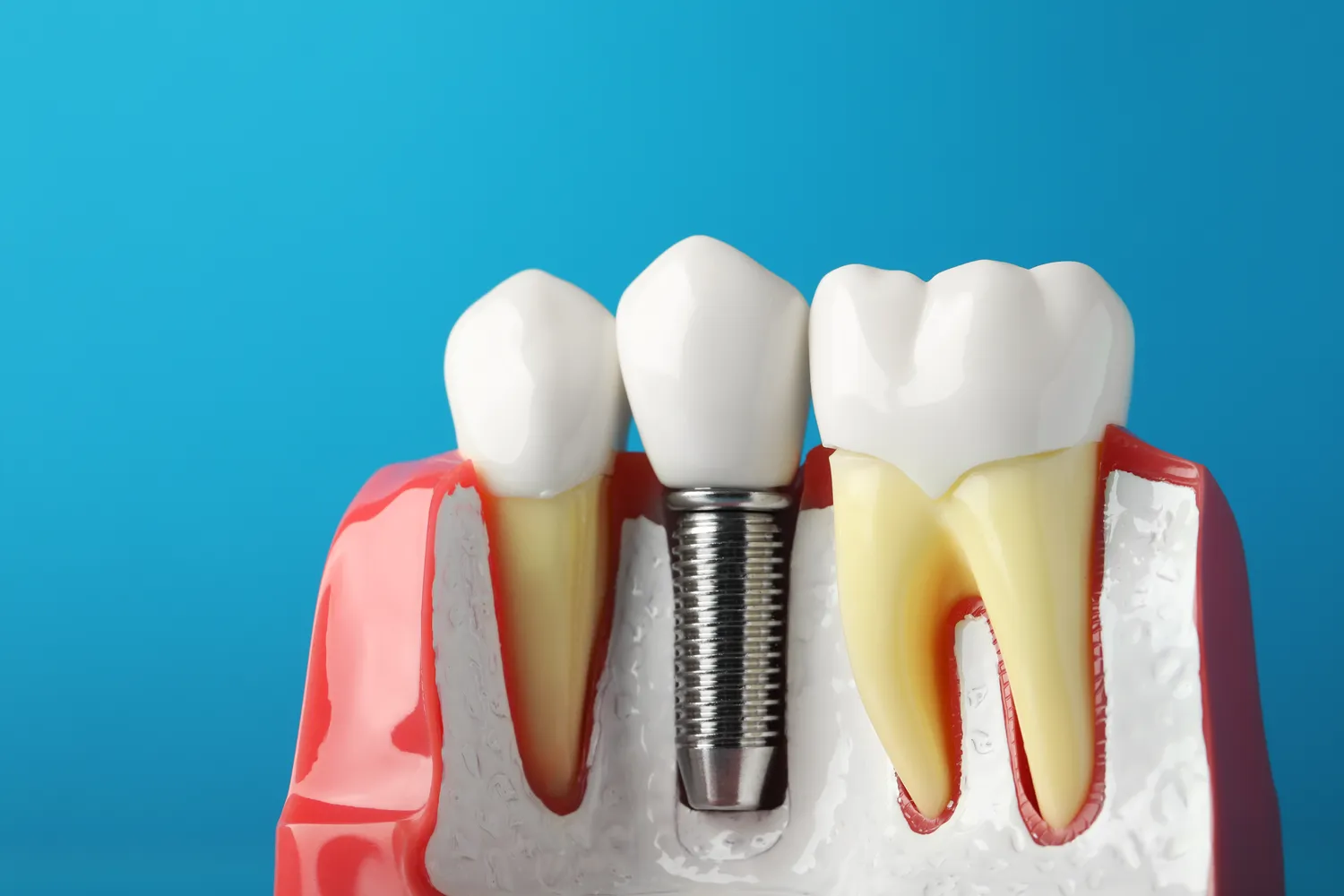
Decyzja o wszczepieniu implantów stomatologicznych jest krokiem w kierunku przywrócenia pełnej funkcjonalności i estetyki uśmiechu. Jednakże, jak każda procedura medyczna, również ta wiąże się z pewnymi ograniczeniami. Zrozumienie głównych przeciwwskazań do implantacji jest kluczowe dla zapewnienia bezpieczeństwa pacjenta oraz sukcesu całego leczenia. Nie wszyscy kandydaci do implantów będą mogli poddać się zabiegowi bez wcześniejszego przygotowania lub modyfikacji planu terapeutycznego. Odpowiednia kwalifikacja, oparta na dokładnym wywiadzie lekarskim, badaniu fizykalnym oraz analizie obrazowej, pozwala na identyfikację potencjalnych ryzyk i podjęcie świadomych decyzji. Niewłaściwe zakwalifikowanie pacjenta do zabiegu może prowadzić do komplikacji, problemów z gojeniem, a nawet utraty wszczepu, co generuje dodatkowe koszty i stres. Dlatego też, dokładne poznanie i uwzględnienie wszystkich przeciwwskazań jest fundamentalne dla każdego, kto rozważa implanty stomatologiczne jako rozwiązanie problemu braków w uzębieniu.
Przeciwwskazania można podzielić na dwie główne kategorie: bezwzględne i względne. Przeciwwskazania bezwzględne to takie, które całkowicie uniemożliwiają przeprowadzenie zabiegu implantacji lub wymagają jego odroczenia do czasu ustabilizowania stanu pacjenta. Z kolei przeciwwskazania względne oznaczają, że zabieg jest możliwy, ale wymaga szczególnej ostrożności, dodatkowych procedur przygotowawczych lub ścisłego monitorowania pooperacyjnego. Ignorowanie tych wskazań może skutkować niepowodzeniem leczenia. Ważne jest, aby pacjent otwarcie komunikował lekarzowi stomatologowi wszelkie swoje problemy zdrowotne, przyjmowane leki oraz przebyte choroby. Tylko pełna transparentność pozwala na indywidualne dopasowanie planu leczenia i minimalizację ryzyka.
Ważnym aspektem jest również stan higieny jamy ustnej pacjenta. Niewłaściwa higiena może znacząco zwiększyć ryzyko infekcji wokół implantu, prowadząc do jego utraty. Dlatego też, przed przystąpieniem do zabiegu, lekarz często zaleca profesjonalne czyszczenie zębów i instruktaż higieny. Edukacja pacjenta w tym zakresie jest równie ważna jak sam zabieg chirurgiczny. Pamiętajmy, że implanty, choć wykonane z biokompatybilnych materiałów, wymagają takiego samego, a nawet bardziej starannego dbania o higienę, jak naturalne zęby.
Kluczowe przeciwwskazania zdrowotne, które należy rozważyć przed zabiegiem
Stan zdrowia pacjenta odgrywa fundamentalną rolę w procesie kwalifikacji do wszczepienia implantów stomatologicznych. Niektóre choroby przewlekłe oraz stany fizjologiczne mogą znacząco zwiększać ryzyko powikłań i obniżać szansę na długoterminowy sukces leczenia. Niewyrównane choroby ogólnoustrojowe, takie jak niekontrolowana cukrzyca, stanowią poważne wyzwanie. Wysoki poziom glukozy we krwi może upośledzać proces gojenia się tkanek, zwiększać podatność na infekcje oraz prowadzić do problemów z integracją implantu z kością. Dlatego też, pacjenci z cukrzycą powinni mieć zapewnioną ścisłą kontrolę metaboliczną przed, w trakcie i po zabiegu. Lekarz stomatolog często współpracuje z lekarzem prowadzącym, aby zapewnić optymalne warunki do przeprowadzenia procedury.
Schorzenia układu krążenia, zwłaszcza te związane z zaburzeniami krzepnięcia krwi lub przyjmowaniem leków przeciwzakrzepowych, również wymagają szczególnej uwagi. Istnieje ryzyko nadmiernego krwawienia podczas zabiegu chirurgicznego. W takich przypadkach konieczna może być konsultacja z kardiologiem lub hematologiem, a także dostosowanie dawkowania leków. Podobnie, choroby autoimmunologiczne, takie jak toczeń rumieniowaty układowy czy reumatoidalne zapalenie stawów, mogą wpływać na odpowiedź immunologiczną organizmu i proces gojenia. Niektóre terapie immunosupresyjne stosowane w leczeniu tych schorzeń mogą osłabiać zdolność organizmu do regeneracji tkanek.
Pacjenci po przebytych terapiach onkologicznych, szczególnie po radioterapii w obrębie głowy i szyi, również mogą stanowić grupę ryzyka. Promieniowanie może powodować zmiany w tkance kostnej, zmniejszając jej ukrwienie i zdolność do regeneracji, co negatywnie wpływa na proces osteointegracji implantów. W takich przypadkach niezbędna jest dokładna ocena stanu kości i konsultacja z onkologiem. Ponadto, niektóre choroby psychiczne, jak nieleczona depresja czy zaburzenia lękowe, mogą wpływać na zdolność pacjenta do przestrzegania zaleceń pooperacyjnych i dbania o higienę, co pośrednio może zwiększać ryzyko niepowodzenia leczenia.
Szczegółowe omówienie wpływu niektórych schorzeń na powodzenie implantacji
Wśród chorób ogólnoustrojowych, które mogą stanowić istotne przeciwwskazanie do implantacji, na pierwszy plan wysuwa się niekontrolowana cukrzyca. W kontekście implantów stomatologicznych, kluczowe jest utrzymanie poziomu hemoglobiny glikowanej (HbA1c) poniżej 7%. Wyższe wartości wskazują na chronicznie podwyższony poziom cukru we krwi, co znacząco spowalnia proces gojenia się ran i zwiększa ryzyko infekcji. Bakterie obecne w jamie ustnej znajdują doskonałe warunki do rozwoju w środowisku bogatym w glukozę, co może prowadzić do zapalenia tkanek otaczających implant, czyli peri-implantitis, będącej główną przyczyną utraty wszczepów. Dlatego też, każdy pacjent z cukrzycą powinien przejść szczegółową kwalifikację, a w przypadku wątpliwości, lekarz stomatolog powinien skonsultować się z diabetologiem.
Choroby przyzębia, takie jak zaawansowane zapalenie dziąseł czy paradontoza, również stanowią poważne przeciwwskazanie względne. Zanim pacjent zostanie zakwalifikowany do implantacji, musi przejść kompleksowe leczenie periodontologiczne, które doprowadzi do stabilizacji stanu zapalnego i zapewni odpowiednią higienę jamy ustnej. Nieleczona paradontoza oznacza obecność bakterii patogennych, które mogą zaatakować również implant, prowadząc do podobnych komplikacji jak w przypadku naturalnych zębów. Wszczepienie implantu w nieprzygotowane środowisko jest równoznaczne z zaproszeniem problemu. Dbanie o zdrowie przyzębia jest więc warunkiem koniecznym do sukcesu długoterminowego. Specjalistyczne czyszczenie, instruktaż higieny oraz regularne kontrole są niezbędne.
Innym ważnym aspektem są zaburzenia funkcji gruczołów ślinowych, czyli kserostomia, potocznie nazywana suchością w ustach. Ślina odgrywa kluczową rolę w utrzymaniu higieny jamy ustnej, neutralizowaniu kwasów produkowanych przez bakterie oraz ułatwianiu gojenia. Niedostateczna produkcja śliny zwiększa ryzyko próchnicy, chorób przyzębia i infekcji, co może negatywnie wpływać na kondycję implantów. Kserostomia może być spowodowana różnymi czynnikami, w tym przyjmowaniem niektórych leków, chorobami autoimmunologicznymi (np. zespół Sjögrena) czy przebytą radioterapią. W takich przypadkach lekarz może zalecić stosowanie sztucznej śliny, specyficznych preparatów nawilżających lub innych metod łagodzących objawy, aby zminimalizować ryzyko powikłań.
Przeciwwskazania związane z farmakoterapią i innymi metodami leczenia
Przyjmowanie niektórych grup leków może stanowić istotne przeciwwskazanie do implantacji lub wymagać specjalnych środków ostrożności. Leki wpływające na metabolizm kości, takie jak bisfosfoniany, stosowane w leczeniu osteoporozy lub choroby Pageta, mogą zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekrozy) po zabiegu. Szczególnie narażeni są pacjenci przyjmujący bisfosfoniany dożylnie, ale również formy doustne mogą stanowić pewne ryzyko. Przed planowaną implantacją, lekarz stomatolog powinien uzyskać szczegółowe informacje o rodzaju przyjmowanych bisfosfonianów, ich dawce i czasie trwania terapii. W niektórych przypadkach konieczna może być konsultacja z lekarzem prowadzącym, który przepisał lek, a nawet czasowe odstawienie terapii lub zastosowanie alternatywnych metod leczenia.
Leki immunosupresyjne, stosowane u pacjentów po przeszczepach narządów lub z chorobami autoimmunologicznymi, mogą osłabiać zdolność organizmu do zwalczania infekcji i gojenia się ran. To z kolei zwiększa ryzyko rozwoju infekcji wokół implantu i może utrudniać jego prawidłowe zintegrowanie z kością. W takich sytuacjach, lekarz stomatolog może zdecydować o wszczepieniu mniejszej liczby implantów, zastosowaniu technik chirurgicznych minimalizujących uraz tkanek lub wydłużeniu okresu gojenia. Kluczowe jest ścisłe monitorowanie pacjenta i współpraca z lekarzem transplantologiem lub immunologiem.
Leki psychotropowe, takie jak antydepresanty czy leki przeciwlękowe, mogą wpływać na reakcję pacjenta na zabieg i proces rekonwalescencji. Niektóre z nich mogą powodować suchość w ustach (kserostomię), co, jak wspomniano wcześniej, zwiększa ryzyko problemów z higieną i infekcji. Inne mogą wpływać na percepcję bólu lub zwiększać ryzyko zgrzytania zębami (bruksizm), co stanowi dodatkowe obciążenie dla implantów. W przypadku przyjmowania takich leków, lekarz stomatolog powinien zostać o tym poinformowany, aby móc odpowiednio zaplanować zabieg i zminimalizować potencjalne ryzyko. W niektórych przypadkach, konsultacja z psychiatrą może być wskazana w celu oceny wpływu leczenia psychotropowego na proces implantacji.
Znaczenie stanu higieny jamy ustnej dla powodzenia leczenia implantologicznego
Niezależnie od stanu zdrowia ogólnego pacjenta, odpowiednia higiena jamy ustnej jest absolutnie fundamentalnym warunkiem sukcesu leczenia implantologicznego. Jama ustna jest środowiskiem bogatym w bakterie, a zaniedbania w higienie prowadzą do rozwoju stanów zapalnych, takich jak zapalenie dziąseł i paradontoza. Te schorzenia, jeśli nie zostaną odpowiednio wcześnie opanowane, mogą przenieść się na tkanki otaczające implant, prowadząc do peri-implantitis, czyli zapalenia wokół implantu. Peri-implantitis jest jednym z głównych czynników ryzyka utraty wszczepu, a jego leczenie bywa skomplikowane i nie zawsze skuteczne. Dlatego też, przed przystąpieniem do zabiegu implantacji, lekarz stomatolog zawsze przeprowadza dokładną ocenę stanu higieny jamy ustnej pacjenta i, w razie potrzeby, zaleca odpowiednie działania naprawcze.
Do podstawowych elementów prawidłowej higieny jamy ustnej należą: regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, używanie nici dentystycznej lub szczoteczek międzyzębowych do czyszczenia przestrzeni międzyzębowych, a także stosowanie płynów do płukania jamy ustnej, które mogą pomóc w redukcji liczby bakterii. W przypadku implantów, szczególne znaczenie ma dokładne oczyszczanie obszaru wokół szyjki implantu, gdzie mogą gromadzić się resztki pokarmowe i płytka nazębna. Lekarz stomatolog lub higienistka stomatologiczna powinni przeprowadzić szczegółowy instruktaż dotyczący prawidłowych technik higieny jamy ustnej w kontekście posiadania implantów, uwzględniając specyficzne narzędzia, takie jak specjalne szczoteczki międzyzębowe czy irygatory.
Regularne wizyty kontrolne u stomatologa i higienistki są równie ważne jak codzienna higiena. Profesjonalne czyszczenie zębów i implantów pozwala na usunięcie osadów i kamienia nazębnego, które mogą być trudne do usunięcia w domowych warunkach. Lekarz stomatolog podczas wizyty kontrolnej ocenia również stan tkanek otaczających implant, bada głębokość kieszonek dziąsłowych i sprawdza, czy nie pojawiają się pierwsze oznaki zapalenia. Wczesne wykrycie problemu pozwala na szybkie podjęcie działań i zapobiega jego rozwojowi. Zaniedbanie regularnych kontroli może prowadzić do nieodwracalnych zmian i utraty implantu, mimo że sam implant mógłby służyć pacjentowi przez wiele lat.
Przeciwwskazania psychologiczne i behawioralne wpływające na decyzje terapeutyczne
Aspekty psychologiczne i behawioralne pacjenta odgrywają niebagatelną rolę w procesie leczenia implantologicznego, często niedocenianą przez samych pacjentów. Niewłaściwe nastawienie psychiczne lub pewne zachowania mogą stanowić przeciwwskazanie względne lub bezwzględne do wszczepienia implantów, wpływając na powodzenie terapii. Jednym z takich czynników jest nieleczony bruksizm, czyli nadmierne zaciskanie lub zgrzytanie zębami, często występujące w nocy. Stałe, nadmierne obciążenie implantów może prowadzić do ich przeciążenia, a w konsekwencji do utraty integracji z kością lub złamania. Przed wszczepieniem implantów, pacjenci z bruksizmem powinni zostać poddani leczeniu, które może obejmować fizjoterapię, trening relaksacyjny, a przede wszystkim noszenie specjalnej szyny relaksacyjnej na noc. Bez kontroli nad bruksizmem, implanty są narażone na nadmierne siły, co znacząco obniża ich żywotność.
Lęk przed zabiegami medycznymi i procedurami stomatologicznymi, zwłaszcza niekontrolowany i paraliżujący, może stanowić wyzwanie. Pacjenci z silnym lękiem mogą mieć trudności z tolerowaniem samego zabiegu chirurgicznego, a także z przestrzeganiem zaleceń pooperacyjnych, takich jak odpowiednia higiena czy unikanie pewnych pokarmów. W takich przypadkach, kluczowe jest otwarcie rozmowy z lekarzem stomatologiem na temat swoich obaw. Czasami wystarczy odpowiednie przygotowanie psychiczne, zastosowanie sedacji wziewnej (tzw. gaz rozweselający) lub farmakologicznej, aby pacjent mógł przejść przez zabieg w sposób komfortowy. W skrajnych przypadkach, gdy lęk jest nie do opanowania, może być konieczne odroczenie zabiegu lub zaproponowanie alternatywnych metod leczenia, które nie wymagają tak inwazyjnej interwencji.
Nierealistyczne oczekiwania co do efektów leczenia implantologicznego również mogą być problematyczne. Pacjenci, którzy oczekują natychmiastowej, idealnej estetyki bez uwzględnienia biologicznych procesów gojenia, mogą być rozczarowani, nawet jeśli leczenie przebiega prawidłowo. Lekarz stomatolog ma obowiązek szczegółowo przedstawić pacjentowi cały proces leczenia, włączając w to etapy chirurgiczne, czas gojenia, a także potencjalne ograniczenia. Ważne jest, aby pacjent rozumiał, że implanty, choć stanowią doskonałe rozwiązanie, nie są magicznym narzędziem i wymagają cierpliwości oraz współpracy. Komunikacja i budowanie zaufania między pacjentem a lekarzem są kluczowe dla powodzenia leczenia i satysfakcji z uzyskanych rezultatów. Edukacja pacjenta w zakresie procedury, procesów gojenia i oczekiwanych rezultatów jest równie ważna jak sama technika zabiegowa.
Ograniczenia związane z ilością i jakością tkanki kostnej w szczęce
Ilość i jakość tkanki kostnej w szczęce lub żuchwie pacjenta stanowią jeden z fundamentalnych czynników decydujących o możliwości wszczepienia implantu stomatologicznego. Implant potrzebuje odpowiedniej ilości zdrowej kości do stabilnego osadzenia i integracji z tkanką kostną, czyli procesu zwanego osteointegracją. Utrata zębów, zwłaszcza jeśli trwa przez dłuższy czas, prowadzi do zaniku kości szczęki lub żuchwy w miejscu utraconych korzeni. Proces ten jest naturalny, ponieważ kość, która nie jest obciążana, zaczyna ulegać resorpcji, czyli zanikać. W takich przypadkach, ilość dostępnej kości może być niewystarczająca do stabilnego umieszczenia implantu o odpowiedniej długości i średnicy. Dlatego też, ocena stanu tkanki kostnej za pomocą tomografii komputerowej (CBCT) jest niezbędnym etapem diagnostyki przedimplantologicznej.
W przypadku, gdy ilość tkanki kostnej jest niewystarczająca, lekarz stomatolog może zaproponować procedury regeneracyjne, takie jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift). Zabiegi te polegają na wszczepieniu materiału kościozastępczego, który ma na celu stymulację tworzenia nowej tkanki kostnej. Po okresie gojenia, który może trwać od kilku miesięcy do nawet roku, pacjent może być gotowy do wszczepienia implantów. Te procedury zwiększają szanse na pomyślne leczenie u pacjentów z zanikiem kości, ale jednocześnie wydłużają czas terapii i generują dodatkowe koszty. Ważne jest, aby pacjent miał realistyczne oczekiwania co do możliwości regeneracyjnych i postępów leczenia.
Jakość tkanki kostnej jest równie ważna jak jej ilość. Kość zbita, gęsta, zapewnia lepsze podparcie dla implantu niż kość gąbczasta, porowata. W niektórych obszarach szczęki lub żuchwy, zwłaszcza w tylnych odcinkach szczęki, kość może być naturalnie cieńsza i mniej gęsta. Czynniki takie jak osteoporoza, niektóre choroby ogólnoustrojowe, a także wcześniejsze urazy czy zabiegi chirurgiczne, mogą negatywnie wpływać na jakość kości. Nawet jeśli ilość kości jest wystarczająca, jej niska jakość może utrudniać osteointegrację i zwiększać ryzyko niepowodzenia leczenia. W takich przypadkach, lekarz może zdecydować o zastosowaniu specjalnych technik chirurgicznych, implantów o zmodyfikowanej powierzchni, lub nawet odradzić wszczepienie implantu, jeśli ryzyko jest zbyt wysokie. Dokładna diagnostyka radiologiczna i analiza parametrów biomechanicznych są kluczowe.
Okresy wymagające odroczenia zabiegu implantacji do czasu stabilizacji stanu
Istnieją pewne stany zdrowotne i sytuacje życiowe, w których wszczepienie implantów stomatologicznych musi zostać odroczone do czasu, aż pacjent osiągnie stabilny stan zdrowia. Jednym z takich okresów jest ciąża. Choć sama ciąża nie jest bezwzględnym przeciwwskazaniem do implantacji, większość lekarzy stomatologów zaleca odroczenie wszelkich zabiegów chirurgicznych, w tym implantacji, do okresu po porodzie. Wynika to z kilku powodów. Po pierwsze, leczenie farmakologiczne stosowane w celu zminimalizowania bólu lub zapobiegania infekcjom może być ograniczone ze względu na bezpieczeństwo rozwijającego się płodu. Po drugie, zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na proces gojenia się ran i zwiększać podatność na obrzęki. Po trzecie, stres związany z zabiegiem i rekonwalescencją może być niekorzystny dla przyszłej matki. Dlatego też, planując ciążę, warto skonsultować się z lekarzem stomatologiem w celu ustalenia optymalnego harmonogramu leczenia.
Okres rekonwalescencji po poważnych chorobach lub operacjach również wymaga ostrożności. Na przykład, po przebyciu rozległego zabiegu chirurgicznego, terapii onkologicznej lub intensywnego leczenia chorób przewlekłych, organizm pacjenta może być osłabiony i potrzebować czasu na pełne odzyskanie sił. W takich sytuacjach, wszczepienie implantów może stanowić dodatkowe obciążenie dla organizmu, które może spowolnić proces powrotu do zdrowia. Zaleca się odczekanie co najmniej kilku miesięcy po zakończeniu aktywnego leczenia, aby organizm mógł się w pełni zregenerować. Decyzja o terminie zabiegu powinna być podjęta po konsultacji z lekarzem prowadzącym oraz lekarzem stomatologiem, którzy wspólnie ocenią stan zdrowia pacjenta i potencjalne ryzyko.
Niekontrolowane stany zapalne w jamie ustnej, takie jak ostre zapalenie dziąseł, ropnie czy zakażenia grzybicze, również stanowią przeciwwskazanie do implantacji. Przed wszczepieniem implantu konieczne jest całkowite wyleczenie wszelkich aktywnych infekcji i stanów zapalnych. Obecność bakterii lub grzybów w jamie ustnej podczas zabiegu implantacji może prowadzić do poważnych komplikacji, w tym infekcji wokół implantu i jego utraty. Po leczeniu zakażenia, zaleca się odczekanie pewnego okresu, aby tkanki mogły się w pełni zagoić i ustabilizować. Czas ten jest zależny od rodzaju i rozległości infekcji, a decyzję o terminie ponownego przystąpienia do leczenia podejmuje lekarz stomatolog po dokładnej ocenie stanu klinicznego pacjenta.
„`