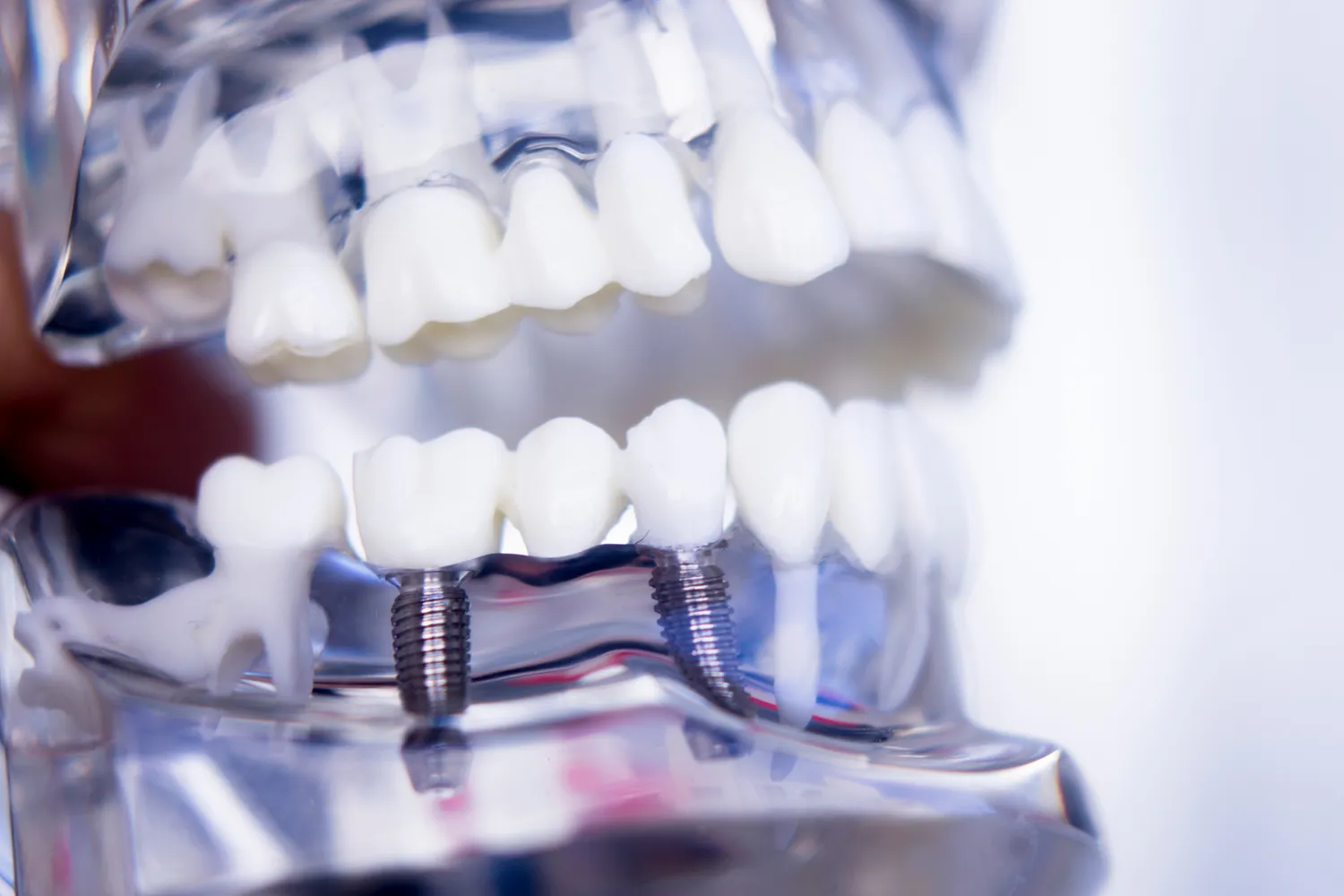
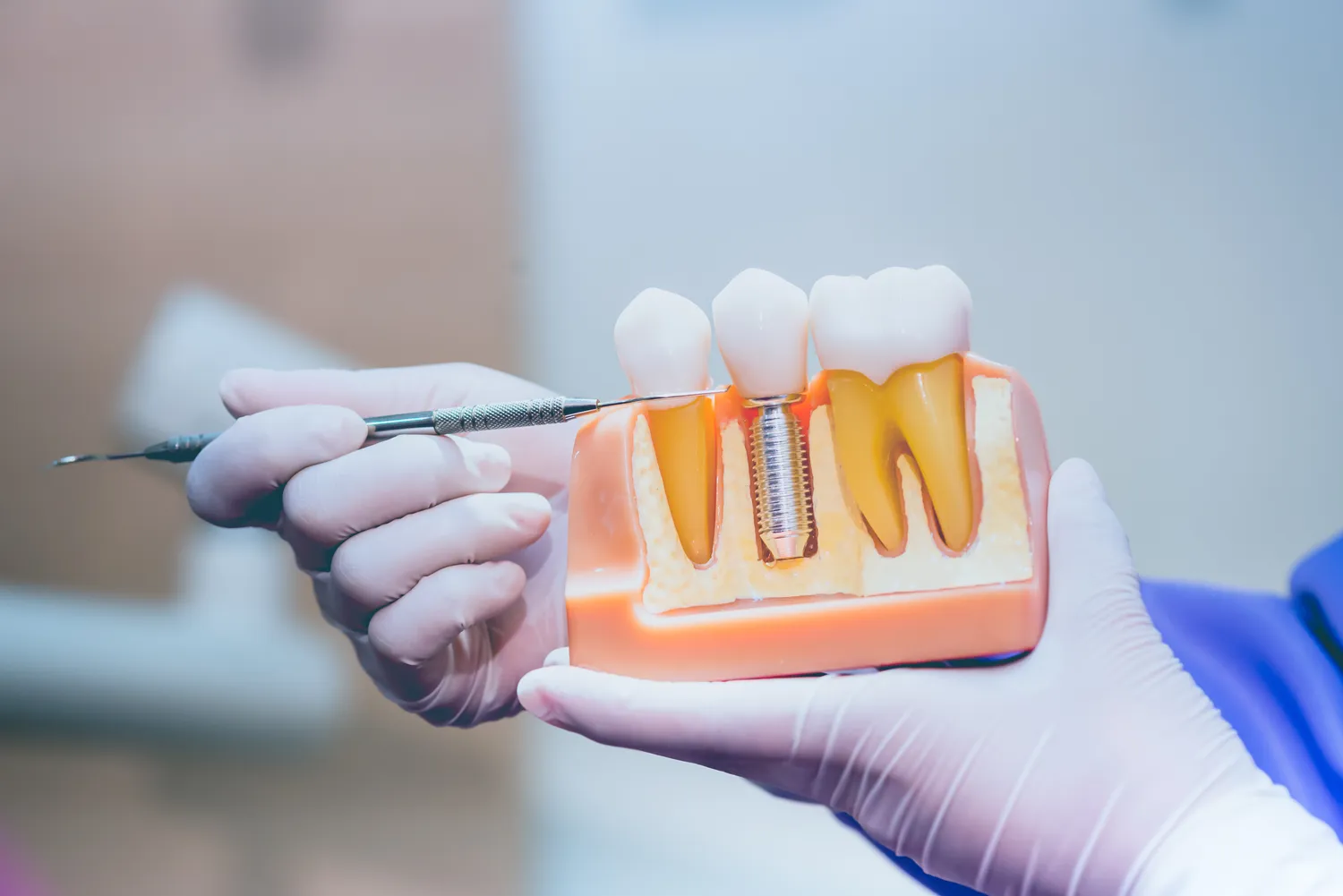
Implanty stomatologiczne to rewolucyjne rozwiązanie pozwalające na odzyskanie pełnej funkcjonalności i estetyki uśmiechu po utracie zębów. Proces wszczepienia implantu, choć zazwyczaj bezpieczny i skuteczny, nie jest jednak pozbawiony pewnych ograniczeń. Istnieją sytuacje kliniczne oraz ogólny stan zdrowia pacjenta, które mogą stanowić przeciwwskazanie do przeprowadzenia tego typu leczenia. Zrozumienie tych czynników jest kluczowe dla zapewnienia bezpieczeństwa i sukcesu terapii implantologicznej. Decyzja o wszczepieniu implantu powinna być zawsze poprzedzona szczegółową analizą indywidualnych predyspozycji pacjenta, uwzględniającą nie tylko stan jamy ustnej, ale także całościowe samopoczucie i historię medyczną.
Niewłaściwe podejście do wyboru kandydatów do leczenia implantologicznego może prowadzić do poważnych komplikacji, wydłużonego procesu gojenia, a nawet do niepowodzenia zabiegu. Dlatego też protokół diagnostyczny przed wszczepieniem implantu jest niezwykle ważny. Obejmuje on nie tylko badanie kliniczne jamy ustnej, ale także analizę radiologiczną, ocenę higieny jamy ustnej oraz wywiad medyczny dotyczący chorób przewlekłych i przyjmowanych leków. Tylko kompleksowa ocena pozwala na wykluczenie lub zminimalizowanie ryzyka związanego z implantacją.
W niniejszym artykule przyjrzymy się bliżej różnym czynnikom, które mogą wpływać na możliwość przeprowadzenia zabiegu wszczepienia implantów stomatologicznych. Omówimy zarówno przeciwwskazania bezwzględne, które całkowicie wykluczają możliwość leczenia implantologicznego, jak i przeciwwskazania względne, które wymagają dodatkowej diagnostyki, specjalnego przygotowania pacjenta lub mogą wiązać się ze zwiększonym ryzykiem. Poznanie tych aspektów pozwoli pacjentom lepiej przygotować się do konsultacji z lekarzem stomatologiem i świadomie podjąć decyzję o leczeniu.
Stan zdrowia pacjenta kluczowy dla decyzji o implantach przeciwwskazania o których musisz wiedzieć
Ogólny stan zdrowia pacjenta odgrywa fundamentalną rolę w kwalifikacji do leczenia implantologicznego. Niektóre choroby przewlekłe mogą znacząco wpływać na proces gojenia, integrację implantu z kością oraz ogólne rokowanie. Choroby takie jak niekontrolowana cukrzyca stanowią istotne wyzwanie. Wysoki poziom glukozy we krwi upośledza funkcje układu odpornościowego, co zwiększa ryzyko infekcji i spowalnia procesy regeneracyjne tkanek. W takich przypadkach konieczne jest ścisłe monitorowanie poziomu cukru i osiągnięcie stabilizacji choroby przed rozpoczęciem leczenia implantologicznego. Nawet po wszczepieniu implantu, pacjenci z cukrzycą wymagają szczególnej dbałości o higienę jamy ustnej i regularnych kontroli.
Choroby sercowo-naczyniowe, takie jak niewydolność serca, niedawno przebyty zawał serca lub nieuregulowane nadciśnienie tętnicze, również mogą stanowić przeciwwskazanie. Zabiegi chirurgiczne, nawet te o mniejszym zakresie, wiążą się z pewnym obciążeniem dla organizmu, a przy istniejących problemach kardiologicznych ryzyko powikłań może być zwiększone. Pacjenci przyjmujący leki przeciwzakrzepowe, takie jak warfaryna czy nowe doustne antykoagulanty, wymagają szczególnej ostrożności. Przed zabiegiem konieczna może być konsultacja z kardiologiem i ewentualne dostosowanie dawkowania leków, aby zminimalizować ryzyko krwawienia podczas i po operacji. Bezpieczeństwo pacjenta jest priorytetem, dlatego lekarz implantolog musi mieć pełną wiedzę o stanie sercowo-naczyniowym pacjenta.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy czy zespół Sjögrena, mogą wpływać na zdolność tkanki kostnej do regeneracji i integracji z implantem. W niektórych przypadkach mogą również zwiększać ryzyko odrzucenia implantu. Pacjenci z chorobami układu oddechowego, takimi jak ciężka astma czy przewlekła obturacyjna choroba płuc (POChP), mogą mieć problemy z tolerancją znieczulenia ogólnego, jeśli byłoby ono planowane, a także z utrzymaniem odpowiedniej higieny jamy ustnej w okresie rekonwalescencji. Każda z tych sytuacji wymaga indywidualnej oceny przez lekarza stomatologa oraz często konsultacji ze specjalistami z odpowiednich dziedzin medycyny, aby zapewnić bezpieczeństwo i optymalne warunki do przeprowadzenia leczenia.
Niektóre leki mogą wykluczać implanty o tym musisz wiedzieć
Farmakoterapia, jaką stosuje pacjent, może mieć znaczący wpływ na możliwość przeprowadzenia zabiegu implantacji stomatologicznej oraz na jego powodzenie. Leki wpływające na metabolizm kostny, takie jak bisfosfoniany stosowane w leczeniu osteoporozy, mogą stanowić poważne przeciwwskazanie. Bisfosfoniany, szczególnie podawane dożylnie, mogą prowadzić do martwicy kości szczęki lub żuchwy (osteonekrozy), co jest jednym z najgroźniejszych powikłań związanych z leczeniem implantologicznym. Ryzyko to jest największe u pacjentów, którzy przyjmowali te leki przez dłuższy czas i w wysokich dawkach. Nawet po zaprzestaniu terapii, bisfosfoniany mogą pozostawać w kościach przez wiele lat.
Leki immunosupresyjne, stosowane na przykład po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, osłabiają układ odpornościowy, co zwiększa podatność na infekcje i może utrudniać prawidłowe gojenie. Wszczepienie implantu to zabieg chirurgiczny, który wymaga sprawnie działającego układu odpornościowego do walki z potencjalnymi drobnoustrojami i do rozpoczęcia procesów naprawczych. Pacjenci przyjmujący takie leki wymagają szczególnej oceny ryzyka i często konsultacji z lekarzem prowadzącym, aby ocenić, czy ryzyko powikłań nie przewyższa potencjalnych korzyści z leczenia implantologicznego. W niektórych przypadkach konieczne może być czasowe wstrzymanie terapii lub zastosowanie alternatywnych metod leczenia.
Należy również zwrócić uwagę na leki psychotropowe, które mogą wpływać na odczuwanie bólu i reakcję pacjenta na zabieg. Niektóre leki przeciwdepresyjne czy uspokajające mogą wchodzić w interakcje z lekami stosowanymi podczas zabiegu lub wpływać na proces gojenia. Ważne jest, aby pacjent otwarcie poinformował lekarza stomatologa o wszystkich przyjmowanych lekach, w tym suplementach diety i preparatach ziołowych. Tylko pełna wiedza o historii farmakoterapii pacjenta pozwoli na bezpieczne zaplanowanie leczenia implantologicznego i uniknięcie potencjalnych, niebezpiecznych interakcji czy powikłań. W niektórych przypadkach lekarz może zasugerować modyfikację leczenia farmakologicznego lub wybór innego, bezpieczniejszego dla pacjenta rozwiązania protetycznego.
Palenie tytoniu jako przeciwwskazanie do implantów o tym musisz wiedzieć
Palenie tytoniu jest jednym z najbardziej znaczących czynników ryzyka, które mogą negatywnie wpłynąć na powodzenie leczenia implantologicznego. Nikotyna zawarta w papierosach prowadzi do skurczu naczyń krwionośnych, co znacząco ogranicza dopływ tlenu i składników odżywczych do tkanek, w tym do kości oraz miejsca wszczepienia implantu. Zaburzone ukrwienie utrudnia proces osteointegracji, czyli zrastania się implantu z kością, co jest kluczowe dla jego stabilności i długoterminowego sukcesu. Palacze są również znacznie bardziej narażeni na infekcje w miejscu operowanym, co może prowadzić do zapalenia tkanek otaczających implant (peri-implantitis) i w konsekwencji do jego utraty.
Badania naukowe wielokrotnie potwierdziły, że wskaźnik niepowodzeń leczenia implantologicznego jest znacznie wyższy u osób palących w porównaniu do osób niepalących. Ryzyko utraty implantu w ciągu pierwszych kilku lat po zabiegu jest dwu-, a nawet trzykrotnie większe. Dodatkowo, palenie tytoniu negatywnie wpływa na proces gojenia się ran pooperacyjnych, co może prowadzić do wydłużonego okresu rekonwalescencji i zwiększonego ryzyka powikłań. Substancje toksyczne zawarte w dymie papierosowym osłabiają również układ odpornościowy, co dodatkowo utrudnia walkę z infekcjami i regenerację tkanek. Z tych powodów, wielu implantologów zaleca rzucenie palenia co najmniej na kilka tygodni przed zabiegiem i utrzymanie abstynencji przez okres gojenia.
Ważne jest, aby pacjenci byli świadomi tych zagrożeń i otwarcie rozmawiali o swoim nałogu z lekarzem stomatologiem. W niektórych przypadkach lekarz może zalecić specjalne programy wspierające rzucenie palenia lub zaproponować alternatywne metody leczenia protetycznego, które mogą być bezpieczniejsze dla osób palących. Choć rzucenie palenia może być trudne, korzyści dla zdrowia jamy ustnej i całego organizmu są nieocenione, a dla sukcesu leczenia implantologicznego często okazują się kluczowe. Warto rozważyć tę decyzję jako inwestycję w przyszłość swojego zdrowia i pięknego uśmiechu.
Choroby przyzębia i higiena kluczowe dla implantów przeciwwskazania o których musisz wiedzieć
Stan przyzębia, czyli tkanek otaczających zęby, jest absolutnie fundamentalny dla powodzenia leczenia implantologicznego. Zaawansowane choroby przyzębia, takie jak paradontoza, stanowią jedno z najczęstszych przeciwwskazań do wszczepienia implantów. Paradontoza jest przewlekłą chorobą zapalną, która prowadzi do utraty kości otaczającej zęby, rozchwiania zębów, a w skrajnych przypadkach do ich utraty. Jeśli tkanki kostne są już zniszczone przez chorobę przyzębia, może brakować odpowiedniej ilości kości do stabilnego osadzenia implantu. Co więcej, aktywne stany zapalne przyzębia mogą sprzyjać rozwojowi infekcji w miejscu wszczepienia implantu, co prowadzi do zapalenia tkanek okołowszczepowych (peri-implantitis) i może skutkować utratą implantu.
Niska higiena jamy ustnej jest kolejnym, kluczowym czynnikiem, który może uniemożliwić przeprowadzenie zabiegu implantacji lub znacząco zwiększyć ryzyko jego niepowodzenia. Pacjenci, którzy nie są w stanie utrzymać odpowiedniego poziomu czystości w jamie ustnej, narażeni są na rozwój próchnicy oraz chorób przyzębia. Gromadząca się płytka bakteryjna i kamień nazębny stanowią siedlisko dla bakterii, które mogą dostać się do miejsca wszczepienia implantu, wywołując stan zapalny i komplikacje. Przed wszczepieniem implantu lekarz stomatolog zawsze ocenia stan higieny jamy ustnej pacjenta. Często konieczne jest przeprowadzenie profesjonalnej higienizacji, instruktażu higieny i upewnienie się, że pacjent jest gotów do regularnego i skrupulatnego dbania o czystość swoich zębów i implantów po zabiegu.
Nawet jeśli choroby przyzębia zostały wyleczone, ale doprowadziły do znaczącej utraty tkanki kostnej, może być konieczne przeprowadzenie zabiegów regeneracyjnych kości przed wszczepieniem implantu. Procedury takie jak sterowana regeneracja kości lub podniesienie dna zatoki szczękowej mają na celu odbudowę utraconej tkanki kostnej, aby zapewnić odpowiednie podparcie dla implantu. Decyzja o kwalifikacji pacjenta do leczenia implantologicznego zawsze uwzględnia jego zdolność do utrzymania długoterminowej higieny jamy ustnej. Bez tego kluczowego elementu, nawet najbardziej zaawansowane techniki implantologiczne mogą okazać się nieskuteczne.
Niektóre schorzenia jamy ustnej wykluczają implanty o tym musisz wiedzieć
Istnieje szereg schorzeń bezpośrednio dotyczących jamy ustnej, które mogą stanowić przeciwwskazanie do wszczepienia implantów stomatologicznych. Ostre infekcje w jamie ustnej, takie jak ropnie okołowierzchołkowe, zaawansowane stany zapalne dziąseł czy ropnie w obrębie kości szczęk, muszą zostać całkowicie wyleczone przed rozważeniem leczenia implantologicznego. Obecność aktywnej infekcji bakteryjnej w organizmie, a szczególnie w miejscu planowanego zabiegu, znacząco zwiększa ryzyko powikłań pooperacyjnych, w tym rozprzestrzenienia się infekcji na implant i otaczające tkanki, co może prowadzić do jego odrzucenia. Leczenie takie wymaga zazwyczaj antybiotykoterapii i usunięcia źródła zakażenia.
Niektóre choroby błony śluzowej jamy ustnej, takie jak liszaj płaski, pęcherzykowe zapalenie jamy ustnej czy niektóre formy leukoplakii, mogą również wpływać na kwalifikację do leczenia implantologicznego. Zmiany zapalne lub przednowotworowe w tkankach miękkich mogą komplikować proces gojenia i zwiększać ryzyko rozwoju nowotworów w przyszłości. W takich przypadkach konieczna może być konsultacja z lekarzem specjalistą chorób błony śluzowej jamy ustnej, a nawet pobranie wycinka do badania histopatologicznego. Leczenie tych schorzeń powinno być priorytetem przed wszczepieniem implantu.
Problemy związane z zaburzeniami stawów skroniowo-żuchwowych (SSŻ), takie jak nadmierne zgrzytanie zębami (bruksizm) czy szczękościsk, mogą stanowić wyzwanie dla długoterminowej stabilności implantów. Nadmierne siły żucia, generowane przez te parafunkcje, mogą prowadzić do przeciążenia implantów, ich poluzowania, a nawet złamania. W takich przypadkach często konieczne jest zastosowanie specjalnych, wytrzymalszych typów implantów, modyfikacja planu protetycznego, a przede wszystkim leczenie bruksizmu, na przykład za pomocą szyn relaksacyjnych. Bez odpowiedniego zaadresowania tych problemów, ryzyko niepowodzenia leczenia implantologicznego znacząco wzrasta.
Psychiczne przygotowanie do leczenia implantów o tym musisz wiedzieć
Choć nie jest to przeciwwskazanie medyczne w ścisłym tego słowa znaczeniu, stan psychiczny pacjenta i jego gotowość do leczenia implantologicznego mają ogromne znaczenie dla jego sukcesu. Leczenie implantologiczne to proces długotrwały, często wymagający wielu wizyt i okresów rekonwalescencji. Pacjenci, którzy mają nierealistyczne oczekiwania co do efektów leczenia, mogą być rozczarowani, co może prowadzić do frustracji i niezadowolenia. Ważne jest, aby lekarz stomatolog dokładnie omówił z pacjentem przebieg leczenia, możliwe wyniki, a także potencjalne ryzyko i ograniczenia.
Lęk przed bólem i procedurami medycznymi jest naturalnym zjawiskiem, ale w przypadku implantów stomatologicznych może stanowić barierę dla pacjenta. Osoby z silnym lękiem przed zabiegami stomatologicznymi mogą mieć trudności z poddaniem się leczeniu. W takich sytuacjach stosuje się różne techniki radzenia sobie ze stresem, w tym sedację wziewną (podtlenkiem azotu) lub podanie leków uspokajających. Czasami rozważana jest również sedacja dożylna lub nawet znieczulenie ogólne, choć są to procedury stosowane w bardziej złożonych przypadkach lub u pacjentów z ekstremalnym lękiem. Ważne jest, aby pacjent czuł się komfortowo i bezpiecznie podczas całego procesu leczenia.
Zdolność pacjenta do przestrzegania zaleceń pooperacyjnych, w tym ścisłego przestrzegania higieny jamy ustnej i regularnych wizyt kontrolnych, jest absolutnie kluczowa dla długoterminowego sukcesu implantu. Pacjenci, którzy nie są w stanie podjąć takiego zobowiązania, mogą narazić się na ryzyko powikłań, takich jak infekcje czy odrzucenie implantu. Dlatego lekarz implantolog musi ocenić nie tylko stan fizyczny pacjenta, ale również jego motywację i zdolność do zaangażowania się w długoterminową opiekę nad implantami. Otwarta komunikacja i wzajemne zaufanie między pacjentem a lekarzem są fundamentem udanego leczenia.