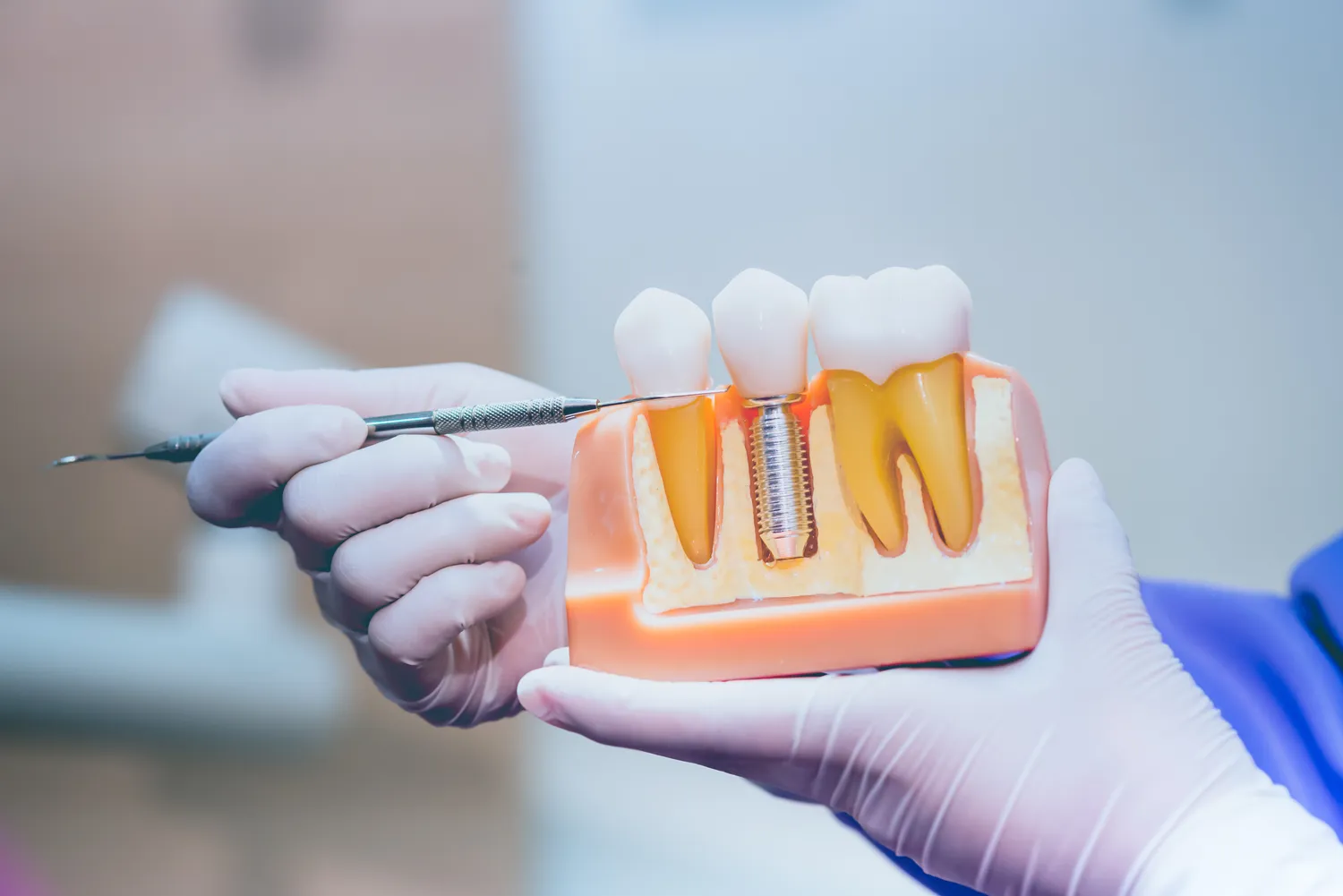
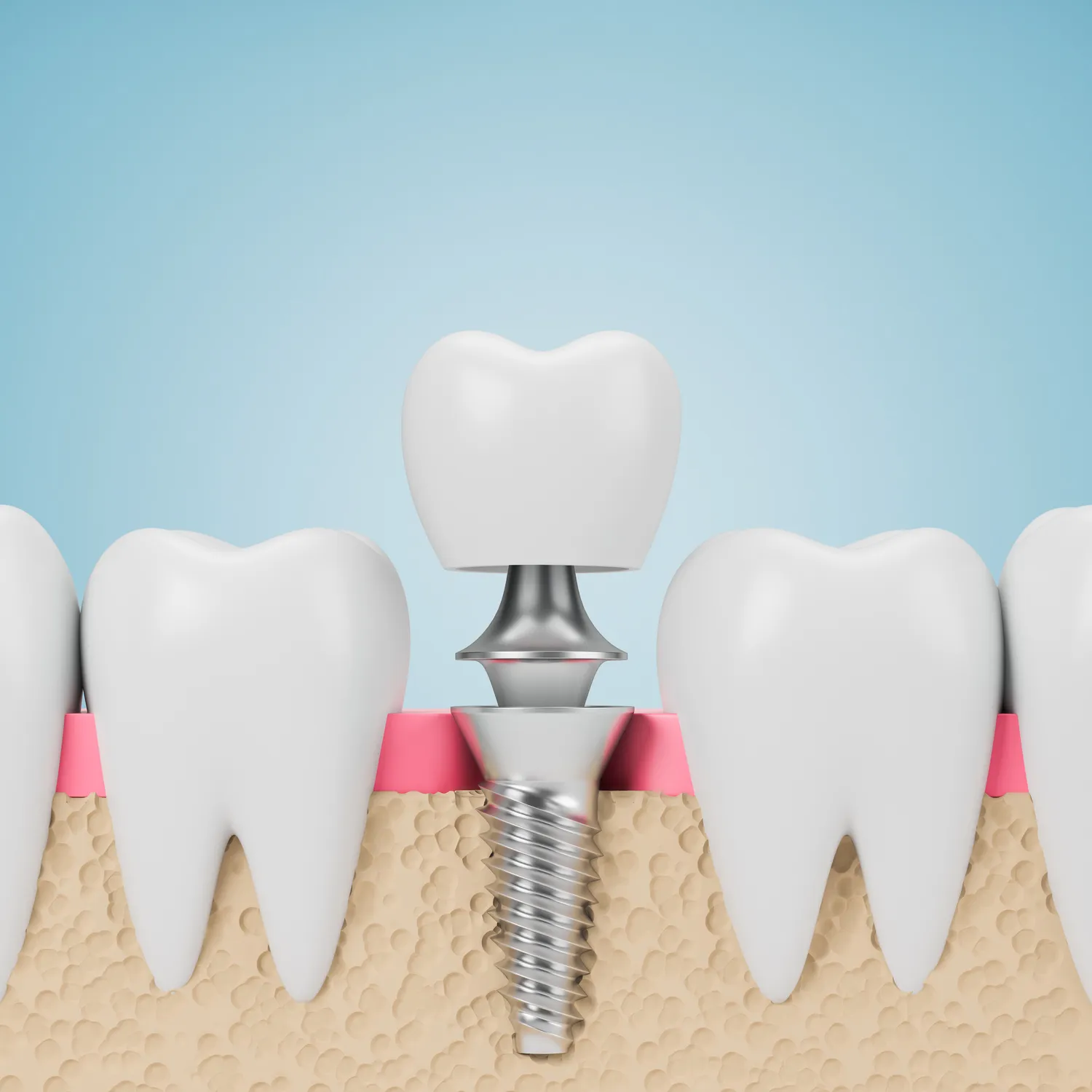
Implanty stomatologiczne stanowią przełom w leczeniu braków zębowych, oferując estetyczne i funkcjonalne rozwiązanie na długie lata. Jednakże, jak każda procedura medyczna, nie są one uniwersalnym rozwiązaniem dla każdego. Istnieje szereg czynników, które mogą stanowić przeciwwskazania do implantacji, zarówno bezwzględne, jak i względne. Zrozumienie tych ograniczeń jest kluczowe dla bezpieczeństwa pacjenta i sukcesu leczenia.
Decyzja o wszczepieniu implantu powinna być poprzedzona szczegółową analizą stanu zdrowia pacjenta, w tym historią chorób, przyjmowanymi lekami oraz oceną higieny jamy ustnej. Lekarz stomatolog, implantolog, musi dokładnie rozważyć wszelkie potencjalne ryzyko związane z zabiegiem. Ignorowanie istniejących przeciwwskazań może prowadzić do powikłań, przedłużonego gojenia, a nawet niepowodzenia implantacji, co skutkuje koniecznością usunięcia implantu i dalszego leczenia.
W niniejszym artykule przyjrzymy się bliżej implanty stomatologiczne przeciwwskazania, analizując kluczowe aspekty wpływające na możliwość przeprowadzenia zabiegu. Omówimy zarówno przeciwwskazania ogólnoustrojowe, związane ze stanem zdrowia pacjenta, jak i te specyficzne dla jamy ustnej. Celem jest dostarczenie kompleksowej wiedzy, która pomoże potencjalnym pacjentom w podjęciu świadomej decyzji i przygotowaniu się do ewentualnej implantacji.
Choroby ogólnoustrojowe jako istotne implanty stomatologiczne przeciwwskazania
Stan zdrowia całego organizmu ma bezpośredni wpływ na proces gojenia się ran i regeneracji tkanek, co jest fundamentalne dla sukcesu leczenia implantologicznego. Niektóre choroby ogólnoustrojowe mogą znacząco zwiększać ryzyko powikłań, utrudniać integrację implantu z kością lub prowadzić do jego odrzucenia. Dlatego też, szczegółowy wywiad medyczny i badania są absolutnie niezbędne przed podjęciem decyzji o wszczepieniu implantów.
Cukrzyca, szczególnie niekontrolowana i o długim stażu, jest jednym z głównych czynników ryzyka. Wysoki poziom glukozy we krwi upośledza proces gojenia, zwiększa podatność na infekcje oraz może prowadzić do problemów z unaczynieniem tkanek, co negatywnie wpływa na osteointegrację implantu. Pacjenci z cukrzycą powinni być pod ścisłą kontrolą lekarską, a poziom cukru we krwi musi być stabilny przed i po zabiegu.
Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, również wymagają szczególnej ostrożności. Pacjenci z tymi schorzeniami często przyjmują leki rozrzedzające krew, które mogą zwiększać ryzyko krwawienia podczas i po zabiegu. Konieczna jest konsultacja z kardiologiem oraz odpowiednie przygotowanie do zabiegu, często z modyfikacją leczenia.
Choroby autoimmunologiczne, na przykład reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na układ odpornościowy i procesy zapalne w organizmie. Mogą one prowadzić do zwiększonego ryzyka powikłań zapalnych wokół implantu. W niektórych przypadkach, stosowane leki immunosupresyjne mogą hamować proces gojenia.
Nowotwory i ich leczenie, takie jak chemioterapia czy radioterapia w obrębie głowy i szyi, stanowią poważne przeciwwskazanie. Terapia ta może prowadzić do uszkodzenia tkanek kostnych, problemów z unaczynieniem i zwiększonej podatności na infekcje. Po zakończeniu leczenia onkologicznego, konieczny jest odpowiedni okres obserwacji i ocena stanu zdrowia przez lekarza.
Zaburzenia krzepnięcia krwi, zarówno wrodzone, jak i nabyte, są bezwzględnym przeciwwskazaniem do wszczepienia implantów bez uprzedniej konsultacji i optymalizacji leczenia z hematologiem. Nadmierne krwawienie może być niebezpieczne i uniemożliwić prawidłowe gojenie.
Osteoporoza, zwłaszcza ciężka, może wpływać na jakość i gęstość kości, co jest kluczowe dla stabilności implantu. Choć nie zawsze jest to bezwzględne przeciwwskazanie, wymaga dokładnej oceny stanu kości i ewentualnego wspomagania leczenia farmakologicznego.
Wpływ przyjmowanych leków na implanty stomatologiczne przeciwwskazania
Farmakoterapia pacjenta odgrywa kluczową rolę w ocenie bezpieczeństwa procedury implantacji. Wiele powszechnie stosowanych leków może wchodzić w interakcje z procesem gojenia, wpływać na krzepnięcie krwi lub bezpośrednio oddziaływać na tkankę kostną, co stwarza implanty stomatologiczne przeciwwskazania.
Leki z grupy bisfosfonianów, często przepisywane w leczeniu osteoporozy i niektórych nowotworów, mogą zwiększać ryzyko martwicy kości szczęki lub żuchwy (BRONJ – Bisphosphonate-Related Osteonecrosis of the Jaw). Ryzyko to jest szczególnie wysokie przy stosowaniu dożylnym tych leków i w przypadku długotrwałej terapii. Wszczepienie implantu w takich przypadkach jest możliwe, ale wymaga bardzo ostrożnego planowania, konsultacji z lekarzem prowadzącym i ścisłego monitorowania.
Leki immunosupresyjne, stosowane po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, osłabiają układ odpornościowy, co może prowadzić do zwiększonej podatności na infekcje i opóźnionego gojenia. Implanty w jamie ustnej mogą stać się potencjalnym ogniskiem zakażenia.
Kortykosteroidy, zarówno w formie doustnej, jak i iniekcyjnej, stosowane długoterminowo, mogą wpływać na metabolizm kostny i procesy zapalne, co może negatywnie oddziaływać na integrację implantu z kością.
Leki psychotropowe, zwłaszcza niektóre antydepresanty, mogą mieć wpływ na wydzielanie śliny, co może zwiększać ryzyko próchnicy i chorób przyzębia, pogarszając stan higieny jamy ustnej. Niektóre z nich mogą także wpływać na metabolizm kostny.
Leki antykoagulacyjne (przeciwzakrzepowe), takie jak warfaryna czy nowe doustne antykoagulanty (NOAC), wymagają szczególnej uwagi ze względu na zwiększone ryzyko krwawienia. W takich przypadkach, przed zabiegiem konieczna jest konsultacja z lekarzem prowadzącym i ewentualna modyfikacja dawki leku, aby zminimalizować ryzyko powikłań krwotocznych.
Chemioterapia i radioterapia w obrębie głowy i szyi mogą prowadzić do zmian w tkance kostnej i błonie śluzowej, co stanowi poważne przeciwwskazanie do implantacji w trakcie lub bezpośrednio po leczeniu. Konieczny jest odpowiedni okres rekonwalescencji i ocena stanu zdrowia.
W przypadku przyjmowania jakichkolwiek leków, kluczowe jest poinformowanie o tym lekarza implantologa. Wspólna konsultacja ze specjalistą prowadzącym terapię pozwoli na ocenę ryzyka i podjęcie najlepszej decyzji dla pacjenta.
Stan higieny jamy ustnej jako kluczowy czynnik dla implantów stomatologicznych przeciwwskazania
Nawet najbardziej zaawansowana procedura implantacji nie przyniesie oczekiwanych rezultatów, jeśli jama ustna pacjenta nie będzie znajdować się w optymalnym stanie zdrowia. Niewystarczająca higiena, aktywne stany zapalne czy choroby przyzębia stanowią jedne z najczęstszych implanty stomatologiczne przeciwwskazania względne, które można skorygować przed zabiegiem.
Aktywne choroby przyzębia, takie jak paradontoza, są jednym z głównych wrogów implantów. Zapalenie dziąseł i przyzębia może rozprzestrzenić się na tkanki otaczające implant, prowadząc do jego utraty (peri-implantitis). Zanim pacjent zostanie zakwalifikowany do implantacji, konieczne jest przeprowadzenie kompleksowego leczenia paradontozy, obejmującego profesjonalne czyszczenie, usunięcie kamienia nazębnego i czynników ryzyka, a także edukację w zakresie prawidłowej higieny.
Próchnica, zwłaszcza rozległa, również wymaga leczenia przed wszczepieniem implantu. Utrzymująca się próchnica może być źródłem bakterii, które mogą zainfekować miejsce po zabiegu. Zęby sąsiadujące z miejscem planowanej implantacji również powinny być wyleczone i zdrowe.
Niewyrównane zgryz, bruksizm (zgrzytanie zębami) lub inne parafunkcje mogą nadmiernie obciążać implanty, prowadząc do ich uszkodzenia lub utraty. W takich przypadkach, przed implantacją może być konieczne zastosowanie terapii ortodontycznej lub wykonanie specjalnych nakładek ochronnych na noc.
Obecność zębów z zaawansowanym stanem zapalnym lub martwicą miazgi, wymagających leczenia kanałowego, może stanowić przeciwwskazanie do implantacji w bezpośrednim sąsiedztwie, chyba że zostanie przeprowadzone skuteczne leczenie endodontyczne i obserwacja.
Palenie papierosów jest jednym z najpoważniejszych czynników ryzyka w implantologii. Dym tytoniowy znacząco upośledza mikrokrążenie w tkankach jamy ustnej, co negatywnie wpływa na proces gojenia i osteointegrację implantu. Palacze mają znacznie wyższe ryzyko powikłań i utraty implantów. Wskazane jest rzucenie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji w okresie rekonwalescencji.
Niewystarczająca higiena jamy ustnej, nawet przy braku widocznych stanów zapalnych, zwiększa ryzyko rozwoju infekcji i powikłań. Pacjent musi być w stanie samodzielnie utrzymać czystość wokół implantów, co wymaga odpowiedniej techniki szczotkowania i stosowania dodatkowych akcesoriów, takich jak nici dentystyczne czy irygatory.
Specyficzne implanty stomatologiczne przeciwwskazania związane z jamą ustną
Oprócz ogólnoustrojowych czynników i ogólnego stanu higieny, istnieją również specyficzne problemy w obrębie jamy ustnej, które mogą uniemożliwić lub znacząco utrudnić przeprowadzenie zabiegu implantacji. Dokładna diagnostyka radiologiczna i badanie fizykalne pozwalają na wykrycie tych przeszkód.
Niewystarczająca ilość tkanki kostnej w miejscu planowanej implantacji jest jednym z najczęściej napotykanych problemów. Kość musi mieć odpowiednią wysokość, szerokość i gęstość, aby zapewnić stabilność implantu. W przypadkach zaniku kości, przed wszczepieniem implantu może być konieczne przeprowadzenie zabiegu regeneracji kostnej, na przykład z wykorzystaniem przeszczepów kostnych lub materiałów kościozastępczych.
Bliskość ważnych struktur anatomicznych, takich jak nerw bródkowy w żuchwie czy dół nosowy i zatoki szczękowe w szczęce, może stanowić ograniczenie. Wymaga to precyzyjnego planowania zabiegu, często z wykorzystaniem tomografii komputerowej (CBCT), aby uniknąć uszkodzenia tych struktur. W niektórych przypadkach, konieczne może być wykonanie zabiegów podniesienia dna zatoki szczękowej (sinus lift) lub sterowanej regeneracji kości.
Obecność aktywnego stanu zapalnego w sąsiedztwie miejsca implantacji, na przykład w przypadku ropnia okołowierzchołkowego zęba lub torbieli, jest bezwzględnym przeciwwskazaniem do wszczepienia implantu. Należy najpierw usunąć źródło infekcji i doprowadzić do pełnego wygojenia.
Niewłaściwa pozycja zębów sąsiadujących, która mogłaby utrudniać dostęp do miejsca implantacji lub powodować nieprawidłowe obciążenie implantu, również wymaga rozważenia. Czasami konieczne jest leczenie ortodontyczne przed implantacją.
Niedostateczne unaczynienie tkanki kostnej w miejscu planowanego zabiegu może wpływać na proces gojenia i integrację implantu. Takie sytuacje są rzadkie, ale mogą wymagać dodatkowych badań diagnostycznych.
Często pacjenci pytają o wiek jako przeciwwskazanie. W przypadku młodych osób, poniżej 18 roku życia, zaleca się odczekanie do zakończenia wzrostu kości szczęk i żuchwy. U osób starszych wiek sam w sobie nie jest przeciwwskazaniem, ale istotny jest ogólny stan zdrowia i obecność ewentualnych chorób współistniejących.
Nawet przy obecności potencjalnych przeciwwskazań, dzięki postępowi medycyny i technologii, wiele z nich można skutecznie obejść poprzez odpowiednie przygotowanie pacjenta, zastosowanie zaawansowanych technik chirurgicznych lub regeneracyjnych. Kluczowa jest jednak szczera rozmowa z lekarzem i kompleksowa diagnostyka.
Kiedy implanty stomatologiczne przeciwwskazania są względne, a kiedy bezwzględne
Zrozumienie różnicy między przeciwwskazaniami względnymi a bezwzględnymi jest kluczowe dla pacjentów rozważających implantację. Przeciwwskazania względne oznaczają, że implantacja jest możliwa, ale wymaga specjalnego przygotowania, modyfikacji procedury lub dodatkowych działań korygujących. Natomiast przeciwwskazania bezwzględne oznaczają, że wykonanie zabiegu jest w danym momencie niemożliwe lub wiąże się z nieakceptowalnym ryzykiem dla pacjenta.
Do głównych implanty stomatologiczne przeciwwskazania względne należą:
- Niewłaściwa higiena jamy ustnej i aktywne stany zapalne (wymagające leczenia przed zabiegiem).
- Palenie papierosów (zaleca się rzucenie palenia przed i po zabiegu).
- Niekontrolowana cukrzyca (wymaga stabilizacji poziomu cukru).
- Niektóre choroby sercowo-naczyniowe i przyjmowanie leków przeciwzakrzepowych (wymaga konsultacji z kardiologiem i ewentualnej modyfikacji leczenia).
- Bruksizm (wymaga zastosowania nakładek ochronnych).
- Zaniki kości (wymagają zabiegów regeneracji kostnej).
- Niewielkie zatoki szczękowe (wymagają zabiegu sinus lift).
- Niektóre choroby autoimmunologiczne (wymagają indywidualnej oceny ryzyka).
Przeciwwskazania bezwzględne to sytuacje, w których implantacja jest w danym momencie niemożliwa lub bardzo ryzykowna. Należą do nich:
- Aktywne infekcje w jamie ustnej lub ogólnoustrojowe.
- Niewyrównane, ciężkie choroby ogólnoustrojowe, które uniemożliwiają gojenie (np. ciężka niewydolność nerek, niekontrolowana cukrzyca).
- Niedawno zakończone leczenie onkologiczne (wymaga odpowiedniego okresu obserwacji).
- Przyjmowanie niektórych leków z grupy bisfosfonianów w formie dożylnej (ryzyko martwicy kości).
- Ciężkie zaburzenia krzepnięcia krwi, które nie zostały opanowane.
- Niewystarczająca ilość tkanki kostnej, której nie można zrekonstruować.
- Ciąża (zaleca się odroczenie zabiegu do okresu po porodzie).
- Niedostateczna ilość tkanki kostnej, której nie można zrekonstruować.
Warto podkreślić, że lista ta nie jest wyczerpująca, a ostateczna decyzja o możliwości przeprowadzenia zabiegu implantacji zawsze należy do lekarza implantologa, po dokładnej analizie indywidualnego przypadku pacjenta, jego stanu zdrowia, oczekiwań oraz potencjalnego ryzyka. Postęp medycyny sprawia, że wiele kiedyś bezwzględnych przeciwwskazań, staje się względnymi, dzięki nowym technikom i materiałom.
OCP przewoźnika a implanty stomatologiczne przeciwwskazania i odpowiedzialność
W kontekście procedur medycznych, w tym implantologii, kwestia odpowiedzialności za ewentualne szkody jest niezwykle ważna. W przypadku usług medycznych oferowanych przez placówki, które posiadają ubezpieczenie odpowiedzialności cywilnej przewoźnika (OCP przewoźnika), pojawia się specyficzny aspekt prawny. Jest to ubezpieczenie, które chroni przewoźnika (np. firmę transportową) od odpowiedzialności cywilnej za szkody wyrządzone w związku z przewozem. Jednakże, w kontekście implantologii, termin ten może być mylący lub stosowany w sposób nietypowy.
Standardowo, OCP przewoźnika dotyczy szkód powstałych w transporcie. W branży medycznej, odpowiedzialność za wadliwie wykonaną usługę medyczną, w tym implantację, regulowana jest przez inne polisy ubezpieczeniowe, takie jak ubezpieczenie OC placówki medycznej lub ubezpieczenie OC lekarza wykonującego zabieg. Te polisy mają na celu pokrycie kosztów związanych z błędami popełnionymi w trakcie diagnostyki, leczenia czy zabiegu.
Jeśli placówka medyczna oferująca implanty stomatologiczne posiada ubezpieczenie OCP przewoźnika, może to oznaczać, że jest ono powiązane z transportem materiałów medycznych lub sprzętu używanego do zabiegu, a nie bezpośrednio z odpowiedzialnością za sam zabieg implantacji. W rzadkich przypadkach, niektóre placówki mogą posiadać szersze pakiety ubezpieczeniowe, które obejmują różne aspekty ich działalności. Jednakże, w kontekście implanty stomatologiczne przeciwwskazania i potencjalnych powikłań, kluczowe jest ubezpieczenie obejmujące błędy medyczne.
Pacjent, rozważając zabieg implantacji, powinien przede wszystkim upewnić się, że placówka medyczna posiada aktualne i odpowiednie ubezpieczenie od odpowiedzialności cywilnej za szkody związane z wykonywaną działalnością medyczną. W przypadku wystąpienia powikłań lub niezadowalających rezultatów leczenia, to właśnie te polisy będą podstawą do dochodzenia roszczeń.
Ważne jest, aby dokładnie zapoznać się z warunkami ubezpieczenia oferowanego przez placówkę medyczną i nie mylić go z polisami typowo transportowymi. Odpowiednie ubezpieczenie OC jest gwarancją bezpieczeństwa pacjenta i profesjonalizmu usługodawcy w dziedzinie implantologii.