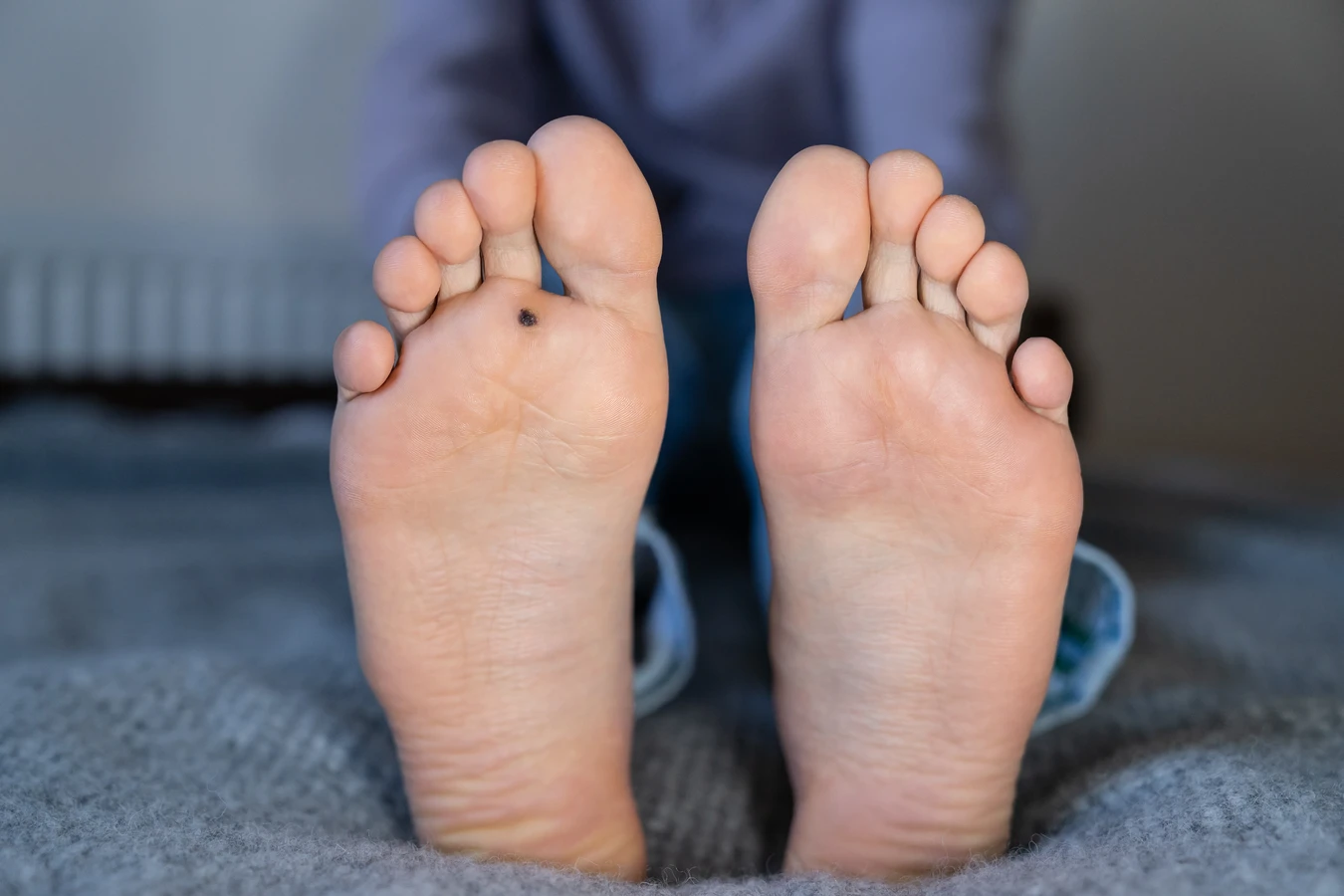
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach i stopach. Ich geneza jest wirusowa, a konkretnie wywołują je wirusy brodawczaka ludzkiego (HPV – Human Papillomavirus). Istnieje ponad sto typów wirusa HPV, z których niektóre odpowiadają za powstawanie kurzajek, podczas gdy inne mogą być związane z poważniejszymi schorzeniami, w tym nowotworami. Wirus ten jest bardzo zaraźliwy i potrafi przetrwać w środowisku przez długi czas, co ułatwia jego rozprzestrzenianie się. Kurzajki nie są groźne dla zdrowia w sensie bezpośredniego zagrożenia życia, jednak mogą być źródłem dyskomfortu, bólu, a także stanowić problem estetyczny. Ich pojawienie się jest sygnałem, że doszło do infekcji wirusem HPV, który wniknął do organizmu przez drobne uszkodzenia naskórka.
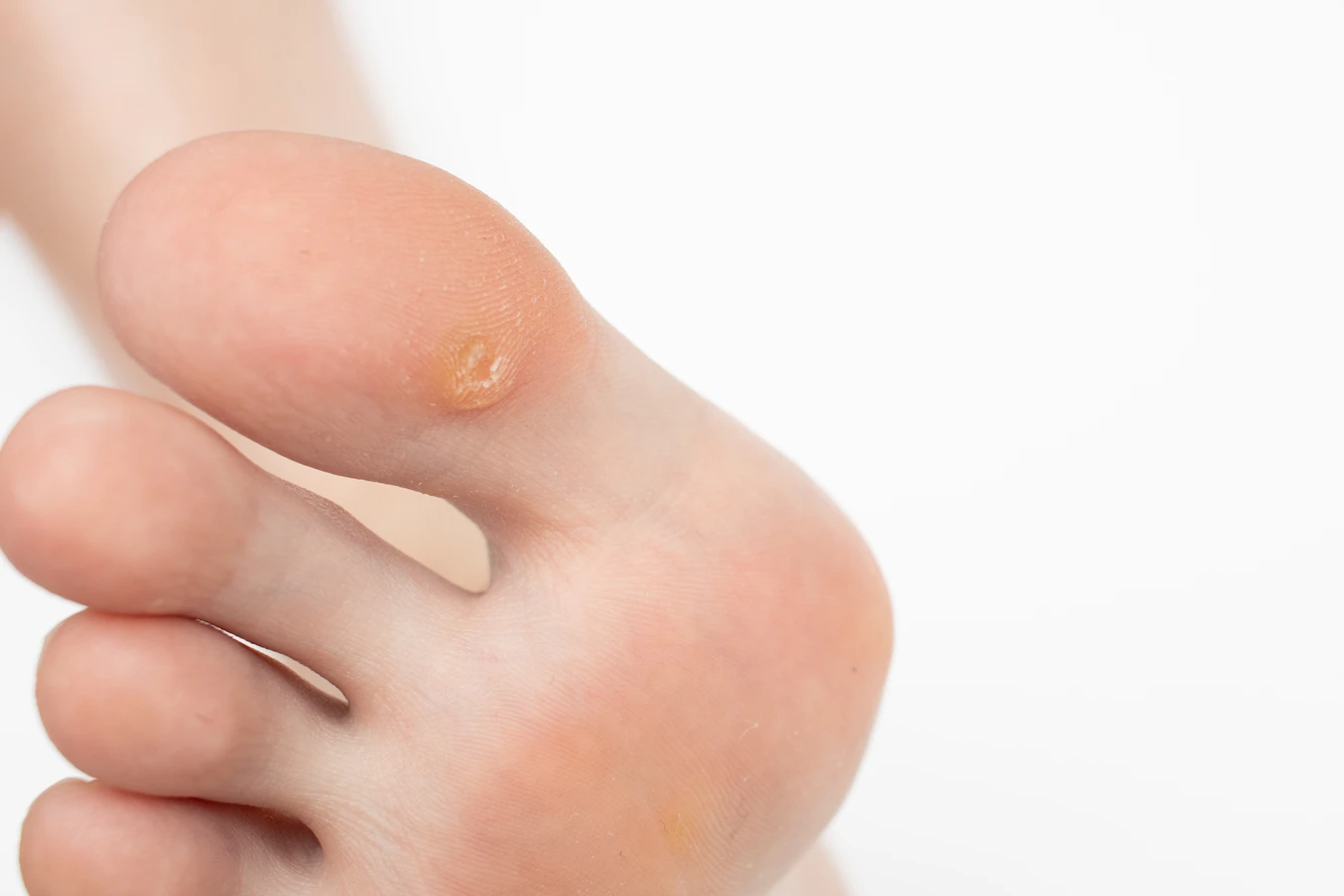
Rozpoznanie kurzajki nie powinno stanowić problemu, choć w niektórych przypadkach może być mylona z innymi zmianami skórnymi, takimi jak odciski czy modzele. Charakterystyczną cechą kurzajek jest ich szorstka, nierówna powierzchnia, często przypominająca kalafior. Mogą mieć kolor skóry, białawy, różowy, a nawet ciemniejszy. Brodawki zwykłe, najczęściej spotykane na palcach, grzbietach dłoni czy łokciach, są zazwyczaj twarde i dobrze odgraniczone od otaczającej skóry. Brodawki podeszwowe, zlokalizowane na stopach, bywają bolesne podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Mogą być pokryte zrogowaciałą skórą, a po zeskrobaniu jej ujawniają się drobne, czarne punkciki, które są zakrzepniętymi naczyniami krwionośnymi. Brodawki płaskie są mniejsze, mają gładką powierzchnię i często występują w skupiskach, szczególnie na twarzy i dłoniach. Rozpoznanie jest kluczowe dla właściwego leczenia, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Zrozumienie mechanizmu zakażenia wirusem HPV prowadzącym do kurzajek
Zakażenie wirusem HPV, które prowadzi do powstania kurzajek, jest procesem wieloetapowym. Kluczowym elementem jest kontakt z wirusem, który znajduje się na powierzchni skóry osoby zakażonej lub na przedmiotach, z którymi miała ona kontakt. Wirus HPV jest szczególnie aktywny w wilgotnym i ciepłym środowisku, dlatego miejsca takie jak baseny, sauny, siłownie czy szatnie stanowią idealne siedlisko dla jego przetrwania i łatwego przenoszenia. Drogi zakażenia są różnorodne, ale najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry. Ponadto, można zarazić się poprzez dotykanie zainfekowanych powierzchni, a następnie własnej skóry, szczególnie jeśli jest ona podrażniona lub uszkodzona.
Wirus HPV, po wniknięciu do organizmu przez drobne skaleczenia, otarcia czy pęknięcia naskórka, zaczyna infekować komórki nabłonka. Okres inkubacji wirusa może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i rozwoju. To właśnie ten niekontrolowany rozrost komórek jest widoczny jako kurzajka. Układ odpornościowy zdrowej osoby jest w stanie zwalczyć wirusa, jednak czasem dochodzi do sytuacji, gdy wirus skutecznie unika odpowiedzi immunologicznej i pozostaje w skórze, prowadząc do powstania brodawek. Niektórzy ludzie są bardziej podatni na infekcje HPV niż inni, co może wynikać z indywidualnych cech układu odpornościowego lub innych czynników, takich jak wiek czy współistniejące choroby.
Główne przyczyny powstawania kurzajek i czynniki zwiększające ryzyko
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Jednakże, sama obecność wirusa w otoczeniu nie gwarantuje rozwoju brodawek. Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia i rozwoju zmian skórnych. Jednym z najważniejszych czynników jest obniżona odporność organizmu. Osoby z osłabionym układem immunologicznym, na przykład po chemioterapii, cierpiące na choroby autoimmunologiczne, czy osoby starsze i dzieci, są bardziej narażone na rozwój kurzajek. Wirus ma wówczas ułatwioną drogę do namnażania się i powodowania zmian.
Kolejnym istotnym czynnikiem jest uszkodzona lub podrażniona skóra. Drobne ranki, skaleczenia, zadrapania, ale także suchość skóry, pęknięcia czy otarcia, stanowią otwartą furtkę dla wirusa HPV. Dlatego też, osoby pracujące fizycznie, wykonujące prace manualne, czy uprawiające sporty, które narażają skórę na mikrourazy, są bardziej podatne na infekcję. Wilgotne środowisko sprzyja przetrwaniu i namnażaniu się wirusa, stąd częste pojawianie się kurzajek u osób korzystających z basenów, aquaparków, saun, siłowni czy publicznych łaźni. Noszenie nieoddychającego obuwia, szczególnie w cieplejsze dni, również może sprzyjać tworzeniu się wilgotnego środowiska na stopach, co zwiększa ryzyko rozwoju brodawek podeszwowych. Długotrwałe narażenie na kontakt z wirusem, na przykład w rodzinie, gdzie jedna osoba ma kurzajki, również zwiększa prawdopodobieństwo zakażenia.
- Osłabiony układ odpornościowy
- Drobne urazy i uszkodzenia skóry
- Długotrwałe przebywanie w wilgotnym środowisku
- Noszenie nieoddychającego obuwia
- Bezpośredni kontakt z wirusem
- Częste korzystanie z miejsc publicznych o podwyższonej wilgotności
Specyfika kurzajek na różnych obszarach ciała i ich odmienność
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak ich wygląd i specyfika mogą się nieco różnić w zależności od lokalizacji. Na dłoniach i palcach najczęściej występują brodawki zwykłe, charakteryzujące się szorstką, kopulastą powierzchnią i wyraźnie zaznaczonymi granicami. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. mozaiki. Na stopach, zwłaszcza na podeszwach, rozwijają się brodawki podeszwowe. Ze względu na ucisk podczas chodzenia, często są one spłaszczone i wrastają w głąb skóry, co może powodować ból i dyskomfort. Zewnętrznie mogą być pokryte warstwą zrogowaciałego naskórka, a po jej usunięciu widoczne są charakterystyczne czarne punkciki – zakrzepłe naczynia krwionośne. Czasami brodawki podeszwowe mogą tworzyć większe grupy, zwane mozaikowymi brodawkami podeszwowymi, które są trudniejsze do leczenia.
Na twarzy i w okolicy ust najczęściej pojawiają się brodawki płaskie. Są one mniejsze, płaskie, o gładkiej powierzchni i zazwyczaj mają kolor skóry lub delikatnie różowy. Mogą występować w większej liczbie, często w linii zadrapań lub otarć, co sugeruje ich rozprzestrzenianie się poprzez autoinokulację (przenoszenie wirusa z jednego miejsca na skórze do drugiego przez samego pacjenta). Na narządach płciowych, w okolicy krocza i odbytu mogą rozwijać się kłykciny kończyste, które są również wywoływane przez wirusy HPV, ale przez inne jego typy, niż te odpowiedzialne za kurzajki skórne. Kłykciny mają zazwyczaj postać kalafiorowatych narośli i wymagają odrębnego, specjalistycznego leczenia. Warto pamiętać, że choć wszystkie te zmiany są wywoływane przez wirusy HPV, to ich wygląd, lokalizacja i sposób leczenia mogą się znacząco różnić.
Jak chronić siebie i bliskich przed zakażeniem wirusem HPV
Ochrona przed wirusem HPV, który powoduje kurzajki, opiera się głównie na zasadach higieny i unikania bezpośredniego kontaktu z wirusem. Podstawową zasadą jest unikanie bezpośredniego kontaktu fizycznego z osobami posiadającymi widoczne zmiany skórne, czyli kurzajki. Dotyczy to zarówno uścisków dłoni, jak i innych form bliższego kontaktu. W miejscach publicznych, gdzie ryzyko zakażenia jest wyższe, takich jak baseny, sauny, siłownie czy publiczne toalety, należy zachować szczególną ostrożność. Zaleca się używanie własnych ręczników, obuwia ochronnego (np. klapków) oraz unikanie dotykania gołych stóp o podłogę. Po skorzystaniu z takich miejsc należy dokładnie umyć ręce i stopy, a w przypadku drobnych skaleczeń, zabezpieczyć je plastrem.
Ważne jest również dbanie o dobrą kondycję układu odpornościowego. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Osoby, które mają tendencję do nadmiernego pocenia się stóp, powinny zadbać o odpowiednią pielęgnację, stosując antyperspiranty do stóp i nosząc przewiewne obuwie oraz skarpetki wykonane z naturalnych materiałów. Unikanie noszenia tego samego obuwia każdego dnia, pozwalając mu wyschnąć, również może pomóc w zapobieganiu rozwojowi grzybicy i infekcji wirusowych. Warto również pamiętać o tym, że wirus HPV jest bardzo zaraźliwy, dlatego jeśli w domu pojawi się kurzajka, należy podjąć kroki zapobiegające jej rozprzestrzenianiu się na inne części ciała lub na innych domowników.
Możliwości leczenia kurzajek i domowych sposobów radzenia sobie z nimi
Leczenie kurzajek może odbywać się na kilka sposobów, zarówno przy użyciu metod medycznych, jak i domowych. Wybór metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnej wrażliwości pacjenta. W aptekach dostępne są preparaty bez recepty, takie jak maści, płyny czy plastry zawierające substancje keratolityczne, na przykład kwas salicylowy lub mocznik. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy skóry, usuwając brodawkę warstwa po warstwie. Zastosowanie tych preparatów wymaga cierpliwości i regularności, a efekty mogą pojawić się po kilku tygodniach.
Popularne są również domowe sposoby leczenia, choć ich skuteczność bywa różna i nie zawsze poparta badaniami naukowymi. Jednym z często polecanych metod jest przykładanie do kurzajki plastra z taśmą klejącą, która ma za zadanie mechanicznie drażnić brodawkę, stymulując układ odpornościowy do jej zwalczania. Inne metody obejmują stosowanie soku z czosnku, octu jabłkowego, czy nawet soku z mniszka lekarskiego. Należy jednak pamiętać, że niektóre z tych substancji mogą podrażniać zdrową skórę wokół kurzajki, dlatego ich stosowanie wymaga ostrożności. W przypadku brodawek opornych na leczenie, nawracających, lub gdy istnieje wątpliwość co do ich charakteru, konieczna jest konsultacja z lekarzem dermatologiem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia (wymrażanie ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia, czy wstrzykiwanie do zmiany substancji leczniczych.
Kiedy należy zgłosić się do lekarza w przypadku kurzajek
Choć większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa jest wręcz wskazana. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, zmienia kolor, kształt lub zaczyna szybko rosnąć, powinno to wzbudzić czujność. Takie zmiany mogą sugerować nie tylko oporną na leczenie brodawkę, ale również inne, potencjalnie poważniejsze schorzenia skórne, które wymagają specjalistycznej diagnostyki. Szczególnie niepokojące są zmiany o nieregularnych brzegach, nierównomiernym zabarwieniu, czy pojawiające się nagle w dużej liczbie.
W przypadku brodawek zlokalizowanych w nietypowych miejscach, na przykład na twarzy, w okolicy narządów płciowych, lub na błonach śluzowych, również należy skonsultować się z lekarzem. Leczenie tych obszarów wymaga precyzji i doświadczenia, aby uniknąć blizn lub dalszego rozprzestrzeniania się infekcji. Osoby z osłabionym układem odpornościowym, na przykład pacjenci po transplantacjach narządów, osoby chorujące na HIV, czy poddawane chemioterapii, powinny zawsze konsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek, ponieważ ich organizm może inaczej reagować na infekcję i dostępne terapie. Ponadto, jeśli domowe metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania, lub gdy kurzajki nawracają pomimo leczenia, wizyta u specjalisty jest niezbędna. Lekarz będzie w stanie postawić trafną diagnozę i dobrać najskuteczniejszą metodę leczenia.
Znaczenie szczepień przeciwko HPV w kontekście profilaktyki brodawek
Choć powszechnie kojarzone głównie z profilaktyką nowotworów szyjki macicy, szczepienia przeciwko wirusowi brodawczaka ludzkiego (HPV) odgrywają również znaczącą rolę w zapobieganiu powstawaniu kurzajek skórnych. Wirusy HPV odpowiedzialne za brodawki, chociaż należą do tej samej rodziny wirusów co te powodujące zmiany przednowotworowe i nowotworowe, są zazwyczaj innymi typami. Istniejące szczepionki, takie jak te dostępne na rynku, chronią przed najczęściej występującymi i najbardziej niebezpiecznymi typami wirusa HPV, które odpowiadają za większość przypadków raka szyjki macicy, odbytu, czy raka jamy ustnej i gardła. Jednakże, część z tych typów wirusa może również odpowiadać za powstawanie niektórych rodzajów brodawek, w tym również kłykcin kończystych.
Warto zaznaczyć, że szczepionka nie chroni przed wszystkimi typami wirusa HPV. Istnieje ponad sto typów wirusa, a szczepionki obejmują zazwyczaj te najbardziej powszechne i związane z największym ryzykiem zachorowania na nowotwory. Niemniej jednak, szczepienie znacząco redukuje ryzyko infekcji tymi konkretnymi typami wirusa, które mogą prowadzić do rozwoju zarówno poważnych schorzeń, jak i niektórych rodzajów brodawek. Dlatego też, szczepienia przeciwko HPV są rekomendowane nie tylko w kontekście profilaktyki onkologicznej, ale również jako środek zapobiegawczy przeciwko niektórym, powszechnie występującym infekcjom wirusowym skóry. Decyzję o szczepieniu, zwłaszcza u osób dorosłych, zawsze warto skonsultować z lekarzem, który oceni indywidualne ryzyko i korzyści wynikające z przyjęcia szczepionki.