Kurzajki, znane również jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj niegroźne, potrafią być uciążliwe, bolesne i nieestetyczne. Zrozumienie genezy ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W tym obszernym artykule zgłębimy temat od czego powstają kurzajki, analizując czynniki sprzyjające ich rozwojowi, sposoby transmisji oraz metody profilaktyki.
Brodawki są zmianami skórnymi wywoływanymi przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a każdy z nich preferuje określone obszary ciała i wywołuje specyficzne rodzaje brodawek. Wirusy te są wysoce zaraźliwe i mogą przetrwać na powierzchniach, takich jak podłogi, ręczniki czy przedmioty codziennego użytku.
Infekcja wirusem HPV następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi powierzchniami. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być różny – od kilku tygodni do nawet kilku miesięcy.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze prowadzi do rozwoju kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie zwalcza infekcję, zapobiegając pojawieniu się brodawek. Czynniki osłabiające odporność, takie jak stres, niedobory witamin, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych, mogą zwiększać ryzyko rozwoju kurzajek u osób zakażonych.
W jaki sposób wirusy HPV powodują powstawanie kurzajek
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV). Po wniknięciu do organizmu, wirus atakuje komórki nabłonka skóry, powodując ich nieprawidłowy wzrost i podział. Komórki te zaczynają się nadmiernie namnażać, tworząc charakterystyczne, wyniosłe zmiany skórne, które określamy jako brodawki. Różnorodność typów wirusa HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, od dłoni i stóp, po okolice narządów płciowych.
Wirusy HPV posiadają zdolność do infekowania wyłącznie nabłonka płaskiego, który pokrywa zewnętrzne warstwy skóry i błony śluzowe. Po dostaniu się do warstwy podstawnej naskórka, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Następnie rozpoczyna się proces namnażania wirusów, który prowadzi do specyficznych zmian morfologicznych w komórkach.
Komórki zainfekowane wirusem HPV stają się większe, wypełniają się cząsteczkami wirusów i tracą swoje normalne funkcje. W efekcie dochodzi do miejscowego zgrubienia i hiperplazji naskórka, co manifestuje się jako widoczna brodawka. Wirusy HPV mogą również wpływać na proces różnicowania komórek naskórka, co prowadzi do powstania charakterystycznej, ziarnistej powierzchni kurzajek.
Niektóre typy wirusa HPV są bardziej agresywne i mogą prowadzić do rozwoju brodawek o bardziej złożonej budowie, np. brodawek płaskich lub brodawek mozaikowych. Inne typy wirusa, choć również powodują brodawki, są mniej skłonne do rozprzestrzeniania się i zazwyczaj ustępują samoistnie w ciągu kilku miesięcy lub lat. Zrozumienie specyfiki działania poszczególnych typów wirusa HPV jest kluczowe dla właściwego diagnozowania i leczenia.
Gdzie najczęściej dochodzi do zakażenia wirusem HPV
Miejsca, gdzie kontakt z wirusem HPV jest najbardziej prawdopodobny, to przede wszystkim obszary o dużej wilgotności i cieple, gdzie wirusy mają sprzyjające warunki do przetrwania. Baseny, sauny, szatnie, łaźnie publiczne oraz siłownie to jedne z najczęstszych ognisk zakażeń. Wilgotna podłoga w tych miejscach sprzyja namnażaniu się wirusa, a liczne osoby korzystające z tych obiektów stwarzają wysokie ryzyko transmisji.
Bezpośredni kontakt skóra do skóry jest podstawowym sposobem przenoszenia się wirusa HPV. Dotknięcie zainfekowanej osoby, zwłaszcza w miejscach, gdzie skóra jest uszkodzona, ułatwia wirusowi wniknięcie do organizmu. Dotyczy to zarówno kontaktu intymnego, jak i codziennych interakcji, takich jak podanie ręki czy wspólne korzystanie z przedmiotów.
Wspólne korzystanie z ręczników, pościeli, odzieży czy przyborów toaletowych również może prowadzić do zakażenia, jeśli zostały one użyte przez osobę z aktywną infekcją HPV. Wirus może przetrwać na tych powierzchniach przez pewien czas, czekając na sprzyjające warunki do infekcji nowego gospodarza. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie współdzielenia przedmiotów, które mają bezpośredni kontakt z ciałem.
Szczególnie narażone na zakażenie są osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, w trakcie terapii antybiotykowej, lub osoby cierpiące na choroby autoimmunologiczne. Mniejsze uszkodzenia skóry, takie jak zadrapania, otarcia czy pęknięcia, które mogą pojawić się podczas aktywności fizycznej lub po prostu w codziennym życiu, stanowią otwartą bramę dla wirusa HPV.
Oprócz miejsc publicznych, ryzyko zakażenia istnieje również w domu, szczególnie jeśli jeden z członków rodziny ma kurzajki. Wirus może rozprzestrzeniać się po domu poprzez dotyk, a następnie zainfekować inne osoby lub te same miejsca na ciele danej osoby, prowadząc do powstania nowych brodawek. U dzieci, które często bawią się na podłodze i mają tendencję do obgryzania paznokci, ryzyko zakażenia jest szczególnie wysokie.
W jaki sposób układ odpornościowy radzi sobie z wirusem HPV
Układ odpornościowy człowieka jest naturalną barierą obronną organizmu przed różnego rodzaju patogenami, w tym wirusami HPV. Po zakażeniu, układ immunologiczny rozpoznaje obecność wirusa i rozpoczyna proces jego zwalczania. Komórki układu odpornościowego, takie jak limfocyty T i makrofagi, są wysyłane do miejsca infekcji, aby zniszczyć zainfekowane komórki i wyeliminować wirusa.
Wielokrotnie układ odpornościowy jest w stanie skutecznie poradzić sobie z infekcją HPV, zanim pojawią się jakiekolwiek widoczne objawy w postaci kurzajek. Dzieje się tak, gdy odpowiedź immunologiczna jest silna i szybka. W takich przypadkach wirus jest neutralizowany, a osoba staje się odporna na dany typ wirusa HPV. To właśnie dlatego wiele osób, które miały kontakt z wirusem, nigdy nie rozwija brodawek.
Jednakże, w niektórych sytuacjach, układ odpornościowy może mieć trudności ze zwalczeniem wirusa. Może to być spowodowane osłabieniem organizmu z powodu chorób, stresu, niewłaściwej diety, niedoboru snu lub przyjmowania leków immunosupresyjnych. W takich przypadkach wirus HPV ma ułatwione zadanie w namnażaniu się i uszkadzaniu komórek skóry, co prowadzi do powstania kurzajek.
Warto zauważyć, że nawet po skutecznym zwalczeniu infekcji przez układ odpornościowy, wirus HPV może pozostać w organizmie w stanie uśpienia. Oznacza to, że może się reaktywować w przyszłości, jeśli odporność organizmu ponownie osłabnie. Dlatego ważne jest utrzymanie silnego układu odpornościowego poprzez zdrowy tryb życia, zbilansowaną dietę i odpowiednią ilość snu.
Współczesna medycyna oferuje również szczepienia przeciwko wirusom HPV, które mogą znacząco zmniejszyć ryzyko zakażenia najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi nie tylko za kurzajki, ale również za niektóre rodzaje nowotworów. Szczepienia te są rekomendowane zwłaszcza dla młodych osób, zanim rozpoczną aktywność seksualną.
Czynniki ryzyka zwiększające prawdopodobieństwo pojawienia się kurzajek
Istnieje szereg czynników, które mogą zwiększać podatność na zakażenie wirusem HPV i tym samym rozwój kurzajek. Jednym z kluczowych czynników jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób autoimmunologicznych, infekcji wirusowych (jak HIV), przyjmowania leków immunosupresyjnych po przeszczepach narządów, lub podczas chemioterapii, są znacznie bardziej narażone na rozwój brodawek. Ich organizm ma mniejszą zdolność do zwalczania wirusa.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy jest wciąż w fazie rozwoju, częściej zapadają na infekcje HPV i rozwijają kurzajki. Podobnie, osoby starsze, u których naturalnie następuje stopniowe osłabienie funkcji immunologicznych, mogą być bardziej podatne. Jednakże, kurzajki mogą pojawić się w każdym wieku.
Częste uszkodzenia skóry stanowią otwartą drogę dla wirusa. Osoby, które często mają kontakt z wodą, na przykład pracownicy myjni samochodowych, kucharze, czy osoby wykonujące prace domowe bez rękawiczek, mogą mieć nadmiernie wysuszoną i uszkodzoną skórę dłoni, co ułatwia wniknięcie wirusa. Podobnie, osoby z tendencją do obgryzania paznokci lub skórek wokół nich, tworzą na swoich dłoniach liczne mikrourazy, które mogą zostać zainfekowane.
Kolejnym istotnym czynnikiem jest higiena. Niedostateczna higiena osobista, a także korzystanie z publicznych miejsc o podwyższonym ryzyku zakażenia, takich jak baseny, sauny, siłownie, czy wspólne prysznice, zwiększa prawdopodobieństwo kontaktu z wirusem. Chodzenie boso w takich miejscach jest szczególnym czynnikiem ryzyka, zwłaszcza w przypadku brodawek stóp (kurzajek podeszwowych).
Wreszcie, istnieją również pewne predyspozycje genetyczne, które mogą wpływać na indywidualną podatność na infekcje HPV. Niektóre osoby mogą być genetycznie bardziej wrażliwe na działanie wirusa lub mieć mniej efektywny układ odpornościowy w zwalczaniu tego konkretnego patogenu. Te czynniki, często działając synergistycznie, tworzą złożony obraz ryzyka pojawienia się kurzajek.
Jakie rodzaje kurzajek mogą się pojawić w wyniku infekcji
Infekcja wirusem brodawczaka ludzkiego (HPV) może prowadzić do powstania różnorodnych typów kurzajek, które różnią się wyglądem, lokalizacją i często budową histologiczną. Rozpoznanie konkretnego typu kurzajki jest ważne dla właściwego doboru metody leczenia. Najczęściej spotykane rodzaje kurzajek to:
- Brodawki zwykłe (kurzajki): Są to najczęściej występujące zmiany skórne. Zazwyczaj pojawiają się na palcach dłoni, nadgarstkach i łokciach. Mają chropowatą, twardą powierzchnię i mogą mieć kolor skóry lub być lekko ciemniejsze. Czasami można zauważyć w nich drobne, czarne punkciki, które są zakrzepłymi naczynkami krwionośnymi.
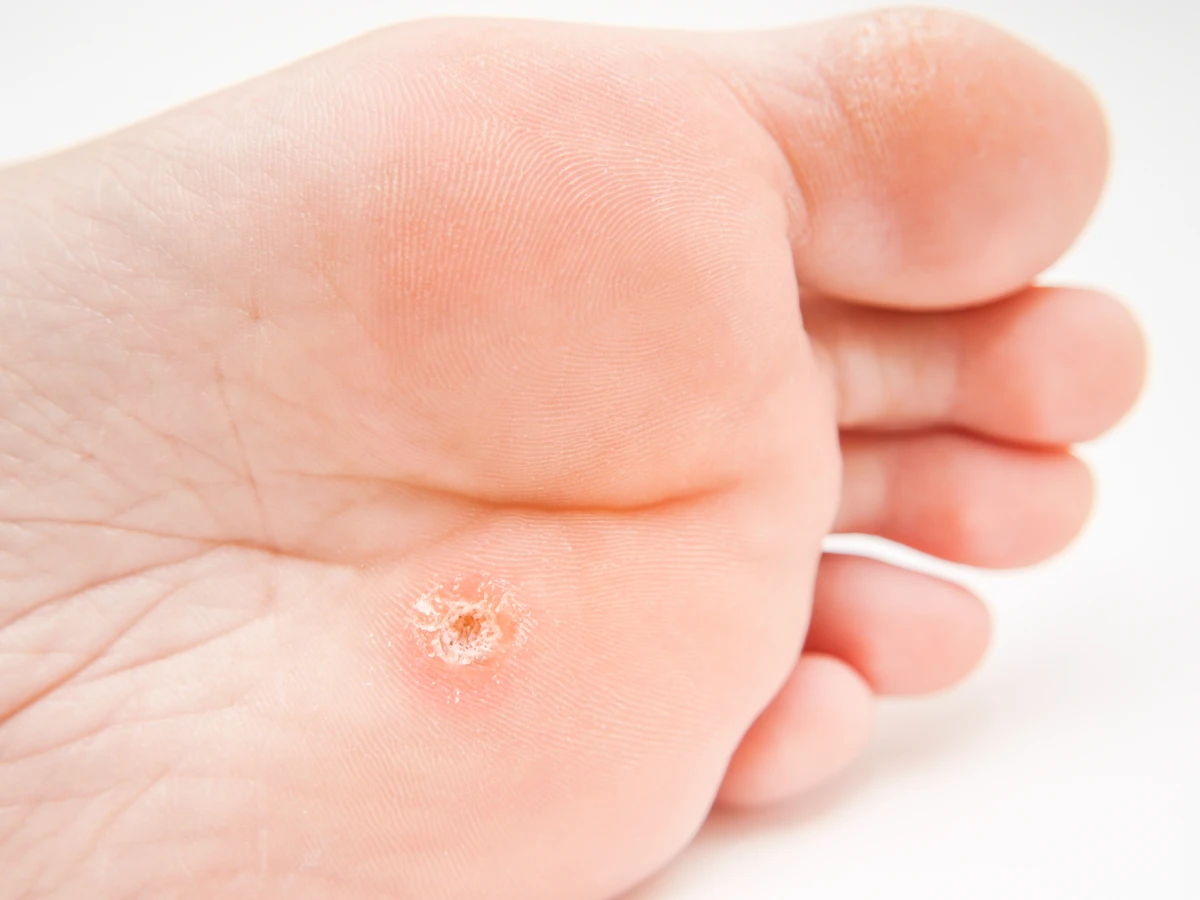
- Brodawki stóp (kurzajki podeszwowe): Lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk. Mogą być płaskie i zrastać się w grupy, tworząc tzw. brodawki mozaikowe. Ze względu na ucisk podczas chodzenia, mogą być bolesne i sprawiać trudności w poruszaniu się.
- Brodawki płaskie: Charakteryzują się gładką, płaską powierzchnią i mogą być lekko wypukłe. Najczęściej występują na twarzy, grzbietach dłoni i przedramionach. Mogą mieć kolor skóry, różowy lub lekko brązowy. U dzieci często pojawiają się w większych skupiskach.
- Brodawki nitkowate (wirusowe palczaste): Są to cienkie, wydłużone wyrostki skórne, które często pojawiają się na szyi, powiekach, pod pachami i w pachwinach. Są zazwyczaj miękkie i mają kolor skóry.
- Brodawki okołopaznokciowe: Lokalizują się wokół paznokci u rąk i nóg. Mogą być bolesne, powodować zanokcicę i utrudniać pielęgnację paznokci.
- Brodawki narządów płciowych (kłykciny kończyste): Są to zmiany przenoszone drogą płciową, wywoływane przez specyficzne typy wirusa HPV. Mogą pojawić się na zewnętrznych narządach płciowych, w okolicach odbytu, a także na błonach śluzowych. Wymagają specjalistycznego leczenia.
Każdy z tych rodzajów kurzajek jest wywoływany przez określone typy wirusa HPV, a ich wygląd i zachowanie mogą się różnić. Ważne jest, aby skonsultować się z lekarzem dermatologiem w celu prawidłowej diagnozy i ustalenia najlepszej strategii leczenia, zwłaszcza w przypadku brodawek płciowych lub zmian, które szybko się rozprzestrzeniają.
Jak można zapobiegać powstawaniu kurzajek i ich rozprzestrzenianiu
Profilaktyka przeciwko kurzajkom opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z osobami lub miejscami potencjalnie zakażonymi, jest kluczowe. Należy unikać dotykania twarzy, nosa i ust brudnymi rękami, ponieważ są to potencjalne punkty wejścia dla wirusa.
W miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone, takich jak baseny, siłownie, czy wspólne szatnie, zaleca się stosowanie obuwia ochronnego. Chodzenie w klapkach lub sandałach zabezpiecza stopy przed bezpośrednim kontaktem z wirusem obecnym na mokrych powierzchniach. Po powrocie do domu należy dokładnie umyć i osuszyć stopy.
Należy unikać współdzielenia przedmiotów osobistych, które mają bezpośredni kontakt z ciałem. Dotyczy to ręczników, mycek, bielizny, a także przyborów do pielęgnacji stóp i dłoni. Jeśli ktoś z domowników ma kurzajki, ważne jest, aby nie dzielił się z nim osobistymi rzeczami i dbał o dezynfekcję wspólnych powierzchni.
W przypadku drobnych skaleczeń, otarć czy pęknięć skóry, należy je natychmiast oczyścić i zabezpieczyć plastrem. Uszkodzona skóra jest bardziej podatna na infekcje wirusowe, dlatego jej ochrona jest ważnym elementem profilaktyki. Unikanie obgryzania paznokci i skórek wokół nich również zmniejsza ryzyko infekcji.
Wzmocnienie układu odpornościowego poprzez zdrowy tryb życia odgrywa niebagatelną rolę. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu pomagają organizmowi w skuteczniejszym zwalczaniu infekcji. Szczepienia przeciwko wirusom HPV są również skuteczną metodą zapobiegania zakażeniom, zwłaszcza tym typom wirusa, które są odpowiedzialne za rozwój brodawek płciowych i niektórych nowotworów.
W przypadku pojawienia się pierwszych objawów kurzajek, ważne jest, aby nie zwlekać z konsultacją lekarską. Szybkie wdrożenie leczenia może zapobiec ich rozprzestrzenianiu się na inne części ciała lub na inne osoby. Samodzielne próby usuwania kurzajek mogą być nieskuteczne i prowadzić do powikłań.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek ustępuje samoistnie, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie wskazana. W pierwszej kolejności, jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub powracają pomimo prób leczenia, konieczna jest profesjonalna diagnoza. Może to świadczyć o osłabieniu układu odpornościowego lub o tym, że mamy do czynienia z innym schorzeniem skórnym, które wymaga specyficznego podejścia.
Szczególną uwagę należy zwrócić na brodawki zlokalizowane w okolicach narządów płciowych. Kłykciny kończyste wymagają natychmiastowej konsultacji lekarskiej, ponieważ są przenoszone drogą płciową i mogą prowadzić do poważnych konsekwencji zdrowotnych, w tym zwiększonego ryzyka rozwoju niektórych nowotworów. Samodzielne próby leczenia tych zmian są niewskazane i mogą być szkodliwe.
Jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub zaczyna budzić niepokój pod względem estetycznym, również należy zasięgnąć porady lekarza. Niektóre zmiany skórne mogą przypominać kurzajki, ale w rzeczywistości być zmianami nowotworowymi, dlatego ważna jest prawidłowa diagnostyka. Lekarz może przeprowadzić badanie dermatoskopowe, a w razie wątpliwości pobrać wycinek do badania histopatologicznego.
Dzieci, u których kurzajki stanowią częsty problem, powinny być pod stałą opieką pediatry lub dermatologa. Zbyt agresywne metody leczenia w domu mogą prowadzić do blizn i bólu, a niewłaściwe postępowanie może skutkować dalszym rozprzestrzenianiem się infekcji. Lekarz dobierze najbezpieczniejszą i najskuteczniejszą metodę leczenia, uwzględniając wiek i stan zdrowia dziecka.
Wreszcie, osoby z obniżoną odpornością, na przykład po przeszczepach narządów, chorujące na HIV/AIDS, lub przechodzące chemioterapię, powinny skonsultować się z lekarzem przy pierwszych objawach kurzajek. Ich układ odpornościowy może mieć trudności z samodzielnym zwalczeniem infekcji, a brodawki mogą być wskaźnikiem głębszych problemów zdrowotnych.